Diabetisches Fußsyndrom. Viel hat sich in den letzten 20 Jahren beim Diabetischen Fußsyndrom (DFS) getan. Zufriedenes Zurücklehnen ist jedoch keinesfalls angesagt. Dr. Dirk Hochlenert nennt die Problembereiche.
Zertifizierte Fußambulanzen, podologische Praxen und zahlreiche spezialisierte stationäre Einrichtungen mit Angeboten zur Revaskularisation haben sich bei der Behandlung des Diabetischen Fußsyndroms etabliert. Amputationen oberhalb des Knöchels standen im Fokus und gehen seit ca. 2005 zurück. Kann man sich zufrieden zurücklehnen? Daten des DFS-Registers bestätigen die Erfolge, zeigen aber auch Handlungsfelder auf.
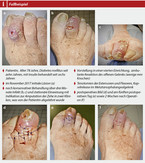
- Patientin, Alter 78 Jahre, Diabetes mellitus seit zehn Jahren, mit Insulin behandelt seit sechs Jahren
- im November 2017 initiale Läsion (a)
- nach konservativer Behandlung über drei Monate Infekt (b, c) und stationäre Einweisung mit Indikation zur Amputation der Zehe in zwei Kliniken, was von der Patientin abgelehnt wurde
- Vorstellung in einer vierten Einrichtung, ambulante Resektion des offenen Gelenks (wenige mm Knochen)
- Tenotomien der Extensoren und Flexoren, Kapselrelease im Metatarsophalangealgelenk
- postoperatives Bild (d) und am fünften postoperativen Tag (e) sowie 2 Wochen nach Operation (f)
Vier zentrale Problemfelder erkennbar
Das DFS ist bedeutsam, weil es für Betroffene und die Gesellschaft gravierende Folgen hat. Einige Ereignisse beeinträchtigen die Betroffenen so sehr, dass sich das bisher geführte Leben nicht wie gewohnt weiter führen lässt. Vier zentrale Problemfelder können identifiziert werden:
1. Weniger Major-amputationen – Deutschland aber nur im Mittelfeld
Amputationen oberhalb des Knöchels beenden für die Hälfte der Betroffenen die selbständige Gehfähigkeit, wenn sie den Eingriff überhaupt überleben. Diese Eingriffe gehen zurück, es bietet sich aber noch viel Spielraum für Verbesserungen. In spezialisierten Einrichtungen, die das DFS-Register erfasst, liegt die Häufigkeit von hohen Amputationen unter 1 % pro Erkrankungsepisode. Internationale Vergleiche sind wegen statistischer Probleme schwierig: Mit 146 Betroffenen pro 100.000 Einwohnern mit Diabetes nimmt Deutschland nur eine mittlere Position ein (2013). In Regionen mit strukturierten Programmen wie in Ipswich (England) ist die Anzahl in zehn Jahren von 364 auf 67 gesunken.
2. Mehr Minor-amputationen – Trigger für künftige Erkrankungsepisoden
Die Zahl der Amputationen unterhalb des Knöchels nimmt in Deutschland wie in vielen anderen Ländern zu. In der spezialisierten Versorgung des DFS-Registers hält sich die Zahl konstant bei etwa 7 %. Diese Eingriffe hinterlassen einen weniger belastbaren Fuß und triggern weitere Erkrankungsepisoden in der Zukunft. Für Patienten gehören Amputationen zu den gefürchtetsten Folgen des Diabetes.
3. Epidemiologische Daten fehlen – Dauer der Erkrankungsepisoden unverändert lang
Zur Erkrankungsdauer von aktiven Phasen eines DFS liegen keine Daten aus epidemiologischen Untersuchungen in Deutschland vor. Im DFS-Register sind etwa 30% der Erkrankungsepisoden nach sechs Monaten noch nicht abgeschlossen. Diese Zahl hat sich seit etwa zehn Jahren nicht mehr verändert.
4. Weniger Rezidive in spezialisierter Versorgung – trotzdem hält sich Anteil konstant
Rezidive – also erneute Erkrankungsepisoden im Jahr nach Wundverschluss – treten außerhalb der spezialisierten Versorgung häufig auf, bis zu 100 Ereignisse bei 100 Patienten konnten gefunden werden. In der spezialisierten Versorgung im DFS-Register treten Rezidive bei ca. 30% auf, diese Zahl ist seit Jahren konstant.
Diese Ergebnisse sind schwierig zu bewerten. Einerseits versorgen die spezialisierten Einrichtungen, die im DFS-Register dokumentieren (vermutlich andere auch), auf dem Niveau internationaler Referenzkliniken. Dennoch stehen hinter den oben genannten Ereignissen Patientenschicksale und bei jedem zweiten tritt eines davon auf.
Optimierungspotential in vielen Bereichen
In der Diskussion einzelner Fälle lassen sich regelmäßig Verbesserungsmöglichkeiten erkennen. Welches grundsätzliche Optimierungspotential lässt sich ausmachen und welchen Einfluss können diese Möglichkeiten auf die vier genannten Problemfelder haben?
1. Externe Zweitmeinung sollte Voraussetzung für Honorierung sein
Zweitmeinung vor Amputationen – ein alter Hut, die Oppenheimer Erklärung ist 25 Jahre alt und wurde kürzlich von der AG Fuß der Deutschen Diabetes Gesellschaft (DDG) erneuert. Wieso ist es möglich, dass in jedem nicht spezialisierten Krankenhaus mit chirurgischer Abteilung ein so mutilierender Eingriff vorgenommen und bezahlt wird, ohne dass die einfachsten Qualitätskriterien berücksichtigt werden müssen? Eine externe Zweitmeinung vor einer Amputation als Grundvoraussetzung für die Honorierung muss endlich umgesetzt werden! Das würde die schwerwiegendste Folge des DFS, die Major-amputation, mit einem Federstrich zusammenstreichen, wie kleinere Untersuchungen gezeigt haben.
2. Entlastungshilfsmittel müssen als Teil der Behandlung anerkannt werden
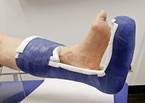
Die aktuelle evidenzbasierte Leitlinie der Fachgesellschaft International Working Group on the Diabetic Foot (IWGDF) sieht an erster Stelle "Entlastung mit nicht abnehmbarem, kniehohen Entlastungshilfsmittel" vor. Es gibt aber kaum Einrichtungen, die das umsetzen, obwohl bekannt ist, dass Patienten über die langen Behandlungsintervalle ihre abnehmbaren Hilfsmittel nur zu einem Bruchteil der Zeit tragen. Gleichzeitig ist die Entlastung der wesentlichste Baustein in der Behandlung. Abbildung 1 zeigt das Beispiel eines Total Contact Cast, der nicht abnehmbar ist und dennoch die Wundversorgung erlaubt.
3. Nadeltenotomien sollten konsequenter durchgeführt werden
Komplikationsarme so genannte "Nadeltenotomien" können etwa die Hälfte der Zehenläsionen dauerhaft entlasten, die 60% aller Ulcera ausmachen. Sie sind seit etwa zehn Jahren bekannt, werden aber nur von wenigen Diabetologen eingefordert und von noch weniger Chirurgen konsequent durchgeführt.
4.Kaum genutzte Entlastungen mit Filz als Erweiterung des Angebots
Das Spektrum der Entlastungen bietet viele Möglichkeiten, einige sind wenig verbreitet. Zum Beispiel erweitern Entlastungen mit Filz, der auf die Fußsohle geklebt wird, das Angebot. Sie behindern beim Gehen kaum und werden in der Regel nicht abgenommen (Abbildung 2). Die Anwendung muss allerdings geschult werden und ist für den Ungeübten zeitaufwendig.
5. Notfallnummer für Patienten
Die moderne Telekommunikation bietet Möglichkeiten, Rat einzuholen. Seit zehn Jahren besteht eine Notfallnummer für Patienten, die bekannter gemacht werden könnte. Telemedizinische Konsile werden gerade in Pilotprojekten entwickelt.
6. Praxisuntaugliche Vorschläge sind zu vermeiden
Praxisuntaugliche Therapievorschläge wie "wenig laufen" oder "alle bisherigen Schuhe entsorgen und nur die verordneten Schuhe tragen" sind an der Tagesordnung. Darauf zu verzichten führt dazu, dass Therapeuten von Misserfolgen lernen und die Verantwortung nicht an die Patienten weiterreichen.
7. Amputationsbegründende Glaubenssätze und neue Verfahren sollten geprüft werden
Forschung und Entwicklung haben ein Potential, das sich nur erahnen lässt. Die Überprüfung amputationsbegründender Glaubenssätze, neue Entlastungs- und OP-Techniken sowie Veränderungen in der Kommunikation könnten deutliche Fortschritte einleiten. In Deutschland beschäftigt sich keine universitäre Einrichtung im Schwerpunkt mit dem DFS. So ist der Irrglaube weit verbreitet, infizierte Knochen seien unrettbar verloren, was am Fuß regelhaft mit Amputationen beantwortet wird. Alternative Methoden wie im Fallbeispiel (Bild 3 a-f) haben sich in der Praxis bewährt. Sie könnten in Studien geprüft und zum Standard werden.
Es gibt also großes Potential für Fortschritte. Manche liegen in der Zukunft, einige aber auch ganz nah. Allein die konsequente Umsetzung von Basismaßnahmen und bekanntem Wissen sowie die regelhafte Suche von Rat bei Ausbleiben des Ergebnisses über Wochen steigern den Erfolg für die Betroffenen und für den Arzt die Arbeitszufriedenheit.
Zusammenfassung
Bei einer Million der jetzt in Deutschland lebenden Menschen wird eine diabetische Fußwunde im Lauf des Lebens eintreten. Für die Hälfte davon wird eines der lebensverändernden Ereignisse Amputation, sehr lange Erkrankungsdauer oder Rezidiv/e eintreten. Trotz einem Rückgang der Majoramputationen hat sich an dieser Situation nichts geändert.
Nicht abnehmbare Entlastung (operativ oder konservativ) und häufigere Kommunikation (Zweitmeinung, Telekonsil, Notfalltelefon) verändern das Ergebnis deutlich, womit lebensbeeinträchtigende Folgen durch das DFS nicht mehr an der Tagesordnung zu stehen bräuchten.
- Kein DFS darf ein Leben zerstören
- Management chronischer Wunden
- Einsatz von Kaltplasma in der Wundbehandlung
- Plastische Deckung chronischer Wunden
Erschienen in: Diabetes-Forum, 2018; 30 (4) Seite 10-14