Ketoazidosen zu vermeiden, ist ein besonderes Anliegen – und das gerade bei Kindern und Jugendlichen. Wie esgelingen kann, lesen Sie auf den folgenden Seiten.
Der Typ-1 Diabetes (T1D) ist in Deutschland nach der familiären Hypercholesterinämie die häufigste Stoffwechselerkrankung im Kindes- und Jugendalter. In Deutschland leben ca. 32 000 Kinder und Jugendliche mit T1D, das entspricht ungefähr 1 von 500 Kindern. Von den Erwachsenen sind ca. 340 000 betroffen, wie der Deutsche Gesundheitsbericht Diabetes 2024 zeigt.
Fast jedes dritte Kind weist bei der Manifestation der Erkrankung eine diabetische Ketoazidose (DKA) auf, die potenziell lebensbedrohlich verlaufen kann [Segerer 2021]. Eine DKA geht mit akuten Komplikationen und auch langfristigen Einflüssen auf die Stoffwechsellage und die kognitive Leistung einher [Piccini 2021, Usher 2012, Deutsche Diabetes Gesellschaft 2023, Nuha 2023, Glaser
2022].
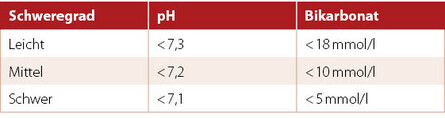
Die Stoffwechselentgleisung ist Folge eines Insulinmangels. Durch alternative Energiegewinnung, wie zum Beispiel dem Abbau von Fetten, kommt es zu einem Anfall von Ketonen und es resultiert eine Azidose (Übersäuerung des Blutes). Die DKA ist definiert durch den sauren pH (<7,3 oder Bikarbonat <18 mmol/L), eine Hyperglykämie (>200 mg/dl) und eine Ketonurie bzw. Ketonämie. Zur Diagnose müssen also eine Blutgasanalyse, Blutzucker- und Ketonmessung durchgeführt werden.
Die DKA wird je nach pH und Bikarbonatwert in unterschiedliche Schweregrade eingeteilt (Tabelle 1).
Klinische Zeichen sind eine vertiefte und beschleunigte Atmung, Dehydratationszeichen, Übelkeit, Erbrechen und neurologische Beeinträchtigung bis hin zur Bewusstlosigkeit.
Zunehmende Ketoazidoserate
Die Neuerkrankungsrate des Typ-1 Diabetes ist seit Jahren zunehmend, ebenso die Ketoazidoserate bei Manifestation. Während der Covid-19 Pandemie kam es zu einer noch stärkeren Zunahme der DKA-Inzidenz als prognostiziert: So lag diese beispielsweise im ersten Pandemiejahr 2020 um 34 % höher als erwartet. Ein alarmierender Anstieg ist auch bei der Häufigkeit der schweren Ketoazidose zu verzeichnen [Bächle 2024].
Bei einem bekannten Typ-1 Diabetes besteht in Situationen mit absolutem oder relativem Insulinmangel ebenfalls das Risiko einer DKA: Für Deutschland liegt die Häufigkeit bei 4,8 pro 100 Patientenjahre [Karges 2015]. Die Angaben zur jährlichen Häufigkeit variieren zwischen 1-10 % [Glaser 2022].
Wer ist besonders gefährdet?
Bei Manifestation des Typ-1 Diabetes bestehen durch den Insulinmangel verursachte, diabetesspezifische Symptome (Polyurie, Polydipsie, Gewichtsverlust, Müdigkeit). Daraufhin erfolgt oftmals eine Vorstellung der Kinder durch die Eltern beim Kinder- oder Hausarzt. Das Erkennen einer Diabetesmanifestation ist essentielle Aufgabe der betreuenden Kinder- und Hausärzte. Allerdings wurde bei bis zu 43 % der Kinder- und Jugendlichen mit Kontakt zur medizinischen Grundversorgung in Schweden (Arzt, Pflegefachkraft, Telefonberatung) die Diabetesmanifestation nicht erkannt [Wersäll 2021]. Eine solche Fehldiagnose war in den USA mit einem 18-fach erhöhten Risiko für eine DKA assoziiert [Muñoz 2019].
Gruppen mit erhöhtem DKA-Risiko bei Manifestation sind Kleinkinder unter 6 Jahren, Mädchen und Menschen mit Migrationshintergrund [Segerer 2021].
Nach Diagnosestellung eines T1D im Kindes- und Jugendalter muss unverzüglich eine stationäre Behandlung mit Beginn einer Insulintherapie am besten noch am selben Tag erfolgen [Deutsche Diabetes Gesellschaft 2023]. Wird bei Verdacht auf Diabetesmanifestation die Labordiagnostik um mehr als 48 Stunden verzögert, steigt das Risiko einer DKA bereits an [Gunn 2017]. Eine umgehende Abklärung bei Verdacht auf das Vorliegen eines Typ-1 Diabetes ist unverzichtbar. Bei Menschen mit bekanntem Typ-1 Diabetes kann es in Situationen mit absolutem oder relativem Insulinmangel ebenfalls zu einer DKA kommen:
1. Ein absoluter Insulinmangel kann durch fehlende Insulingaben, Fehlberechnung der notwendigen Insulindosis oder unerkannten technischen Problemen bei Insulinpumpentherapie bedingt sein. 2. Ein relativer Insulinmangel besteht, wenn in Situationen mit höherem Insulinbedarf wie Krankheit oder Stress die Insulindosis nicht entsprechend angepasst (erhöht) wird.3. Bei unzureichender Nahrungsaufnahme kommt es ebenfalls zur Bildung von Ketonen.Risikofaktoren für eine DKA bei bekanntem Typ-1 Diabetes sind Pubertät (15-20-Jährige), eine hohe Stoffwechsellage (HbA1c > 9 %), eine längere Diabetesdauer (zwischen 2 und 4,9 Jahren), weibliches Geschlecht und Migrationshintergrund [Karges 2015].
Behandlung
Die Behandlung einer diabetischen Ketoazidose sollte in einem Krankenhaus mit entsprechender Expertise erfolgen. Wichtig ist ein einheitliches Schema zur Vermeidung von einer Flüssigkeitsüberladung oder einem verspäteten Insulinbeginn. Die Pfeiler der Therapie stellen intravenöse Flüssigkeits- und Elektrolytsubstitution sowie intravenöse Insulingaben dar. Das Ziel sind die Kreislaufstabilisierung, die langsame Normalisierung des Blutzuckers, der Ausgleich der Azidose und die Vermeidung von Komplikationen.
Komplikationen
Die diabetische Ketoazidose ist der Hauptgrund für Todesfälle bei Kindern und Jugendlichen mit Typ-1 Diabetes. Eine gefürchtete Akutkomplikation stellt das Hirnödem dar, dessen genaue Entstehungsmechanismen noch nicht vollständig geklärt sind. Das Hirnödem tritt in 0,5-1% der Fälle auf und weist eine Mortalität von 21-24% auf. Risikofaktoren sind ein junges Alter (< 5 Jahre), eine DKA bei Manifestation und eine längere Azidosedauer.
Ein Hirnödem tritt typischerweise erst Stunden nach Therapiebeginn auf und äußert sich beispielsweise durch Kopfschmerzen, Erbrechen, neurologische Auffälligkeiten oder Änderungen der Vitalparameter (Herzfrequenzanstieg, Blutdruckabfall, Sauerstoffsättigungsabfall). Eine engmaschige Überwachung ist daher erforderlich.
Einflüsse auf die Kognition
Auch nach erfolgreicher Behandlung der DKA ohne Auftreten von Akutkomplikationen sind langfristige Folgen möglich. Dabei sind vor allem neurokognitive Veränderungen nachweisbar. So wurden bei Kindern und Jugendlichen im Alter zwischen 4 und 10 Jahren nach moderater bzw. schwerer DKA bis zu 4 Jahre nach der Diagnose noch ein verändertes Hirnwachstum und eine reduzierte Aufmerksamkeitsleistung nachgewiesen [Aye 2019]. In einer weiteren Untersuchung zeigten Kleinkinder zwischen 3 und 5 Jahren nach DKA bei Manifestation einen signifikant niedrigeren IQ als Kleinkinder mit Manifestation ohne DKA [Ghetti 2023]. Dies unterstreicht, dass gerade die jüngeren Kinder mit erhöhtem Ketoazidoserisiko und sich in der Entwicklung befindenden Gehirn kognitive Einschränkungen nach DKA aufweisen können.
Neben den neurokognitiven Veränderungen gibt es Hinweise, dass nach diabetischer Ketoazidose bei Manifestation die Stoffwechsellage auch im weiteren Verlauf höher bleibt [Duca 2017].
Aufklärungskampagnen können helfen
Die DKA-Rate bei Manifestation ließe sich senken, wenn diabetesspezifische Symptome (Polyurie, Polydipsie, Abgeschlagenheit und Gewichtsverlust) von den Familien und dem medizinischen Personal frühzeitig erkannt würden und umgehend mit einer Behandlung begonnen würde. Um das Krankheitsbewusstsein in der Allgemeinbevölkerung zu steigern, wurde im Raum Stuttgart eine Aufklärungskampagne entwickelt, die dort zu einer Senkung der DKA-Rate von 28% auf 16% geführt hatte [Holder 2020]. Vergleichbare Ergebnisse aus Aufklärungskampagnen wurden auch aus anderen Ländern berichtet und in einer Metaanalyse publiziert [Cherubini 2021]. Für die Stuttgarter Kampagne wurden Flyer und Plakate erstellt, die mit Piktogrammen die vier Hauptsymptome des Diabetes zeigen (Abbildung links).
Die Plakate wurden in Schulen, Kindergärten, Arztpraxen etc. aufgehängt und die Flyer bei den Schuleingangsuntersuchungen ausgehändigt. Die Kampagne ist Vorbild der aktuellen bundesweiten Aufklärungskampagne, die durch die Deutsche Gesellschaft für pädiatrische und adoleszente Endokrinologie und Diabetologie (DGPAED) mit dem Berufsverband der Kinder- und Jugendärzte (bvkj) umgesetzt wird. Die Flyer und Plakate der Stuttgarter Kampagne können über den bvkj bezogen werden.
Früherkennung
Einen anderen Ansatz verfolgen Früherkennungsuntersuchungen wie "Fr1da", "Freder1k" und andere, die vom GPPAD-Konsortium vor mehr als einer Dekade initiiert wurden. Sie haben das Ziel, ein erhöhtes Risiko für T1D bei der Geburt zu erkennen ("Freder1k") oder den T1D auf Grund eines spezifischen Autoantikörper-Screenings in einem symptomlosen Stadium zu diagnostizieren ("Fr1da"). Die
Fr1da plex-Studie ist ein kostenloses Angebot in Bayern, Hamburg, Bremen, Niedersachsen und Sachsen für Kinder im Alter zwischen 2 und 10 Jahren. In Deutschland gibt es kein Angebot zur Früherkennung des T1D im Rahmen der Routineversorgung.
Der T1D wird in verschiedene Stadien eingeteilt. Die Stadien 1 und 2 sind durch das Vorliegen von Antikörpern definiert und sind symptomlos. Im Stadium 2 liegen bereits erhöhte HbA1c-Werte oder erhöhte Blutzuckerwerte vor, die jedoch noch nicht die Diagnosekriterien des behandlungspflichtigen Stadium 3 erfüllen.
Betroffene Familien werden durch die Schulungszentren über diabetesspezifische Symptome aufgeklärt. Außerdem wird durch Nachsorgeprogramme der Übergang in das behandlungspflichtige Stadium 3 des Typ-1 Diabetes frühzeitig erkannt. Damit konnte die DKA-Rate beim Übergang in das Stadium 3 mit akutem Insulinbedarf auf 2,5 % gesenkt und die Dauer des stationären Aufenthalts reduziert werden [Hummel 2023].
Ob in der Zukunft in Frühstadien des T1D eine immunmodulatorische Therapie in Deutschland erfolgen kann, bleibt abzuwarten. Seit 2022 ist in den USA der monoklonale CD3 Antikörper Teplizumab ab dem Alter von 8 Jahren zugelassen. Es ist das bislang erste und einzige Medikament, welches das Auftreten eines klinisch manifesten T1D verzögern kann. Teplizumab bindet an den T-Zell Rezeptor und führt dadurch wahrscheinlich zu einer Minderung der Autoimmunität. In einer Studie konnte ein 14-tägiger intravenöser Therapiezyklus bei Personen im symptomlosen Stadium 2 das Auftreten des therapiebedürftigen Stadiums 3 um durchschnittlich drei Jahre verzögern. Bis September 2024 ist es in der Datenerhebung der Zulassungsstudie (The TrialNet Teplizumab Prevention Study) zu keiner DKA gekommen (Daten präsentiert auf dem EASD).
DKA-Prävention bei bekanntem Typ-1-Diabetes
Bei der Manifestationsschulung sind die Ketoazidoseprävention und das Erkennen entsprechender klinischer Zeichen ein fester Bestandteil. Bei bekanntem Typ-1-Diabetes sollen Ketonmessungen bei Krankheit, Erbrechen oder anhaltend hohen Glukosewerten > 250 mg/dl durchgeführt werden. Je nach Ketonwert erfolgen einfache oder doppelte Insulinkorrekturen, körperliche Schonung und Zufuhr von Flüssigkeit oder die Vorstellung in einer Klinik.
Ketonmessung
Ketone können in Form von beta-Hydroxybutyrat im Blut gemessen werden. Die Messung ist unkompliziert möglich, wenn ein entsprechendes Messgerät und Teststreifen vorhanden sind. Sie ermöglicht eine zeitnahe Beurteilung des Ketonwertes. Im Urin kann Acetoacetat gemessen werden, hier muss allerdings die Verzögerung des Auftretens von Acetoacetat im Urin bedacht werden. Dieses "Nachhängen" der Werte kann zu einer Verzögerung in der Therapie führen. Messungen im Urin sind nicht als Verlaufsmessungen geeignet.
Eine 2023 durchgeführte Befragung unter Erwachsenen mit Typ-1 Diabetes in der Schweiz und Deutschland ergab, dass 65 % der Befragten keine Ketonmessungen durchführen [Hepprich 2023]. Zudem stuften die Befragten ihr Wissen bezüglich einer DKA signifikant niedriger ein als ihre Ärztinnen und Ärzte. Dies unterstreicht die Wichtigkeit regelmäßiger Schulungen und regelmäßige Fragen bei Kontakt mit dem Diabetesteam nach vorhandenem Material zur Ketonmessung und zum Vorgehen bei erhöhten Ketonwerten.
Kontinuierliche Ketonmessung – sie ist in der Entwicklung
Der Spiegel von beta-Hydroxybutyrat kann auch im Gewebe gemessen werden. Geräte zur kontinuierlichen Ketonmessung (CKM) – ähnlich den bereits vorhandenen Glukosesensoren – befinden sich in der Entwicklung und könnten Menschen mit Typ-1-Diabetes helfen, Ketonbildung frühzeitig zu detektieren und Maßnahmen zu ergreifen, um eine DKA zu verhindern [Huang 2024]. So könnte die Ketoazidose Häufigkeit bei vorbekanntem Typ-1-Diabetes reduziert werden.
Diese Messung kann selbstverständlich die Ketoazidoserate bei Manifestation nicht reduzieren.
Fazit
- Die Häufigkeit der DKA bei Manifestation eines T1D ist immer noch sehr hoch
- Aufklärungskampagnen über Diabetessymptome können helfen
- Das DKA-Risiko kann durch Früherkennung des T1D wirksam reduziert werden
- Menschen mit bekanntem T1D kann in Zukunft vielleicht die kontinuierliche Ketonmessung im Gewebe helfen
- Remissionsphase: Lohnt sich eine Verlängerung?
- Anstieg von juveniler Adipositas und Typ-2-Diabetes
- Ketoazidose bei Manifestation und im Verlauf
- Psychische Belastungen schnell erfassen
|
|
Erschienen in: Diabetes-Forum, 2024; 36 (11) Seite 24-27


