US-Forscher haben eine Kapsel mit einer winzigen Mikronadel entwickelt, die im Tierversuch Insulin über den Magen zuverlässig in den Blutkreislauf abgeben konnte und – insofern sie sich auch in Humanstudien beweisen sollte – somit eines Tages als Alternative zur Insulininjektion eingesetzt werden könnte.
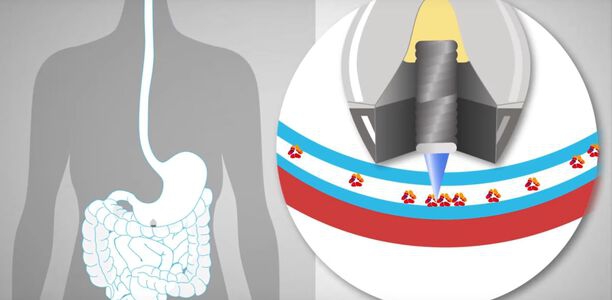
Ein US-Forscherteam unter Leitung von Wissenschaftlern des renommierten Massachusetts Institute of Technology ) hat eine Kapsel entwickelt, mit der es in Zukunft möglich sein könnte, orale Insulindosen zu verabreichen. Die Kapsel, die ungefähr so groß ist wie eine Heidelbeere, ist auf ihrer Außenseite gespickt mit einer kleinen Nadel, deren Spitze aus komprimiertem Insulin besteht.
Erreicht die Kapsel den Magen, richtet sie sich durch ihre spezielle Form so aus, dass die Insulin-Nadel das Hormon über die Magenwand in den Blutkreislauf abgeben kann. In Tierversuchen konnten die Forscher bereits nachweisen, dass diese Methode genügend Insulin liefert, um den Blutzucker auf ein Niveau zu senken, das mit dem von ins Unterhautfettgewebe injiziertem Insulin vergleichbar ist.
Immer richtig ausgerichtet dank spezieller Form der Kapsel
Bereits vor einigen Jahren haben die beteiligten Forscher einen mit vielen winzigen Nadeln beschichteten Prototyp einer Kapsel zur Injektion von Medikamenten in die Magen- oder Dünndarmschleimhaut entwickelt. Für die neue Kapsel haben die Forscher das Design nun auf nur noch eine einzige Nadel umgestellt, um eine zielgerichtetere Injektion zu ermöglichen: Um sicherzustellen, dass das Insulin in die Magenwand gespritzt wird, wurde die Kapsel so konzipiert, dass sie – egal wie sie im Magen landet – sich automatisch so ausrichten kann, dass die Nadel definitiv mit der Magenschleimhaut in Kontakt kommt.
Für das Design, das dies ermöglicht, haben die Forscher sich vom Panzer der in Afrika beheimateten Leopardenschildkröte inspirieren lassen: Dieser ist geformt wie eine hohe, steile Kuppel, so dass die Schildkröte automatisch immer wieder auf ihren Füßen landet, wenn sie auf den Rücken rollt. Per Computermodellierung haben die Forscher eine Variante dieser Form für ihre Kapsel entworfen, damit diese sich auch in der dynamischen Umgebung des Magens immer so ausrichtet, dass eine Insulin-Injektion mit der Nadel möglich ist.
Video (auf Englisch): So funktioniert die Ausrichtung der Kapsel und die Injektion des Insulins
„Selbst wenn sich eine Person bewegt oder der Magen knurrt, bleibt die Kapsel so immer in der gewünschten Ausrichtung“, so Alex Abramson, Erstautor der Studie, die im Fachmagazin Science veröffentlicht wurde.
Die Injektion über die Magenwand ist nicht zu spüren
Die Spitze der Nadel besteht zu fast 100 Prozent aus komprimiertem, gefriergetrocknetem Insulin. Der Nadelschaft, der nicht in die Magenwand eindringt, ist aus einer biologisch abbaubaren Polymerverbindung gefertigt. Im Inneren der Kapsel ist die Nadel an einer komprimierten Feder befestigt, die von einer Scheibe aus Zucker fixiert wird. Nach dem Verschlucken der Kapsel wird diese Zuckerscheibe im Magen aufgelöst, so dass die Feder sich entspannt und dafür sorgt, dass die Nadel in die Magenwand eindringen kann.
Da die Magenwand keine Schmerzrezeptoren hat, ist die Injektion schmerzlos: „Der Magen ist empfindungslos gegenüber starken Schmerzen und sehr tolerant gegenüber kleinen, scharfen Gegenständen", versichert Giovanni Traverso, der ebenfalls an der Entwicklung der Kapsel und an der Studie beteilgt war.
Im Tierversuch mit Schweinen konnten bis zu 300 Mikrogramm Insulin mit der Kapsel erfolgreich appliziert werden; mittlerweile konnten die Forscher die Maximaldosis aber bereits auf 5 Milligramm erhöhen. Nachdem die Kapsel ihren Inhalt freigesetzt hat, werden die nicht abbaubaren Komponenten gefahrlos über das Verdauungssystem wieder ausgeschieden.
Einsatz der Kapsel im Alttag ist noch Zukunftsmusik
Wenn die Technik schließlich am Menschen getestet wird und sich als wirksam erweist, könnte sie eines Tages die täglichen Insulininjektionen vollständig ersetzen, erhoffen sich die Forscher. Das Team weist in der Veröffentlichung der Ergebnisse jedoch darauf hin, dass es bis zu einem Jahrzehnt dauern könnte, bis es ein marktfertiges Produkt geben könnte.
An der Studie waren neben den MIT-Forschern auch Wissenschaftler anderer Instutitionen sowie wissenschaftliche Mitarbeiter des Pharmaunternehmens Novo Nordisk beteiligt, das die Untersuchung zudem finanziell unterstützt hat. Weitere Sponsoren waren die National Institutes of Health, das National Science Foundation Graduate Research Fellowship, das Brigham and Women’s Hospital, das Viking Olaf Bjork Research Scholarship sowie das MIT Undergraduate Research Opportunities Program.
von Gregor Hess
Kirchheim-Verlag, Wilhelm-Theodor-Römheld-Straße 14, 55130 Mainz,
Tel.: (0 61 31) 9 60 70 0, Fax: (0 61 31) 9 60 70 90,
E-Mail: redaktion@diabetes-journal.de