Zu viele Kilos sind ein weltweit gravierendes Gesundheitsproblem. Die permanente Verfügbarkeit hochkalorischer, stark verarbeiteter Lebensmittel sowie ein zunehmender Bewegungsmangel fördern diese Entwicklung erheblich. Kein Wunder, dass immer mehr Menschen mit Typ-1-Diabetes ebenfalls davon betroffen sind. Was ist hier in der Beratung wichtig und sinnvoll?
Eine Regulation der Energiebilanz wird von mehreren hormonellen, neurobiologischen und psychologischen Prozessen beeinflusst. Diese Prozesse gestalten sich bei Menschen mit Typ-1-Diabetes durch die veränderte Stoffwechsellage und die notwendige Insulintherapie weitaus komplexer. Ein erhöhter Therapiestress sowie ein dauerhafter Fokus auf die Ernährung und den Blutzucker können Essstörungen, depressive Symptome und Schlafmangel begünstigen. Solche Faktoren können laut Adipositas-Leitlinien das Risiko für Übergewicht erhöhen. Aufgrund der in den letzten Jahren steigenden Prävalenz von Übergewicht bei Menschen mit Typ-1-Diabetes sowie der damit verbundenen zunehmenden Herausforderungen in der Stoffwechselkontrolle und im kardiometabolischen Risikomanagement, besteht ein dringender Bedarf an evidenzbasierten Strategien.
Ist Insulin schuld am Übergewicht?
Nach Diagnose besteht bei vielen Patienten die Sorge, dass die Insulintherapie eine Gewichtszunahme begünstigt. Patienten nehmen in der Regel nach Beginn der Insulintherapie zu, da mit der wiederhergestellten Insulinwirkung die Energie nun erneut in den Zellen gespeichert werden kann. Dies kann zu einer physiologischen Gewichtszunahme beitragen. In der Tat stimuliert Insulin als anaboles Hormon die Fettspeicherung (Lipogenese) und hemmt den Fettabbau (Lipolyse). Diese Funktionen hat Insulin auch beim stoffwechselgesunden Menschen. Der entscheidende Unterschied liegt jedoch in der Verteilung und Regulation des Insulins. Physiologisch gelangt Insulin zunächst zur Leber und wird bedarfsgerecht in Abhängigkeit vom Blutzucker ausgeschüttet. Bei der subkutanen Injektion im Rahmen der Therapie wird diese hepatische Regulation teilweise umgangen, sodass die Wirkung direkt im peripheren Gewebe einsetzt. Wird Insulin dabei nicht exakt am metabolischen Bedarf ausgerichtet und zu hoch dosiert, gerät das System aus dem Gleichgewicht. Dies kann eine verstärkte Fettspeicherung und langfristig die Entwicklung einer Insulinresistenz verstärken. Nicht das Insulin an sich verursacht daher die unerwünschte Gewichtszunahme, sondern die Kombination aus inadäquater Insulindosierung und einem Energieüberschuss. Bei einem sogenannten Doppeldiabetes, also dem gleichzeitigen Vorliegen einer Insulinresistenz bei Typ-1-Diabetes, kann ein Teufelskreislauf entstehen: Durch die verringerte Insulinwirkung werden höhere Insulindosen erforderlich, was wiederum zu einer Gewichtszunahme führt, die eine Insulinresistenz weiter verstärkt. Eine zu hohe Insulindosierung kann zudem vermehrt Hypoglykämien auslösen. Diese gehen häufig mit ausgeprägten Heißhungerattacken einher, die meistens dazu führen, dass mehr schnell wirksame Kohlenhydrate gegessen werden, als zur Behandlung der Unterzuckerung nötig wären. Das wiederum begünstigt einerseits erneute Blutzuckerschwankungen und damit verbundene Insulinanpassungen, andererseits eine erhöhte Kalorien- und Zuckeraufnahme.
Individuelle Dosisanpassungen
Um eine Überdosierung von Insulin zu vermeiden, ist eine korrekte und regelmäßige Anpassung der Insulindosis durch den Diabetologen an den individuellen Insulinbedarf entscheidend. Eine Insulinpumpe mit AID-System kann dabei unterstützen, den Insulinbedarf bedarfsgerecht an die Blutzuckerschwankungen anzupassen und so den Insulinverbrauch um zehn bis dreißig Prozent zu senken. Damit das AID-System optimal arbeitet, sollte vor der Umstellung genau geprüft werden, auf welche täglichen Insulinmengen die Systeme zugelassen sind. Bei bestehender Insulinresistenz bei einem Typ-1-Diabetes können Ballaststoff-Tage eine wirksame Strategie sein, um die Insulinempfindlichkeit und damit den Insulinbedarf zu senken. Aufgrund darauffolgender Hypoglykämien sollten solche Tage jedoch vorher mit dem Diabetologen abgesprochen und geplant werden.
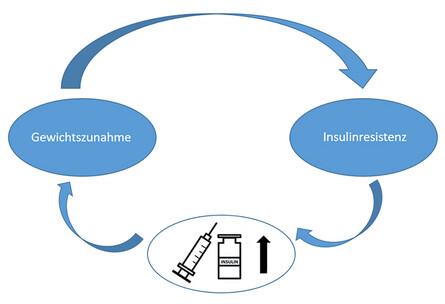
Insulinwirkung und Dosierung: Schlüsselrolle im Gewichtsmanagement bei Typ-1-Diabetes.
Essen: häufig zu starker Fokus auf Kohlenhydrate
Auch bei der Umsetzung einer ausgewogenen Lebensmittelauswahl nach den Ernährungsempfehlungen der Deutschen Gesellschaft für Ernährung (DGE), stehen Menschen mit Typ-1-Diabetes vor gewissen Herausforderungen. Der Fokus bei der Lebensmittelauswahl liegt meistens auf der Einfachheit der Abschätzung des Kohlenhydratgehaltes und dessen Blutzuckerwirksamkeit. Dies kann dazu führen, dass abgepackte Lebensmittel mit genauen Kohlenhydratangaben gegenüber ernährungsphysiologisch sinnvollen Lebensmitteln bevorzugt werden Um häufige Fehlkalkulationen der Kohlenhydratmenge oder wiederholte Insulininjektionen zu vermeiden, wird die Kohlenhydrataufnahme manchmal bewusst reduziert. Eine zu starke Restriktion kann jedoch ungünstige Konsequenzen nach sich ziehen. Häufig wird dabei Heißhunger verstärkt. Ein erhöhter Konsum von Fleisch und gesättigten Fettsäuren sowie eine geringere Aufnahme von Vollkornprodukten, ist ebenfalls häufig eine Reaktion darauf. Es gibt Hinweise, dass eine Low-Carb-Ernährung positive glykämische Effekte und einen niedrigeren Insulinbedarf erzielt. Die Aussagekraft dieser Ergebnisse ist jedoch aufgrund kleiner Stichproben, kurzer Studiendauern und methodischer Heterogenität sehr begrenzt. Für eine nachhaltige Gewichtsreduktion ist eine langfristige Ernährungsumstellung im Sinne einer energieärmeren, ausgewogenen Kost mit regelmäßigen Mahlzeiten wichtiger als eine spezielle Diätform. Die Adipositas-Leitlinien empfehlen ein tägliches Energiedefizit von 500 bis 600 Kilokalorien. Damit ist ein Gewichtsverlust von etwa einem Pfund pro Woche möglich. Eine strukturierte Ernährungsberatung kann helfen, eine bedarfsgerechte Aufnahme von Mikronährstoffen und Ballaststoffen trotz Energiedefizit zu gewährleisten.
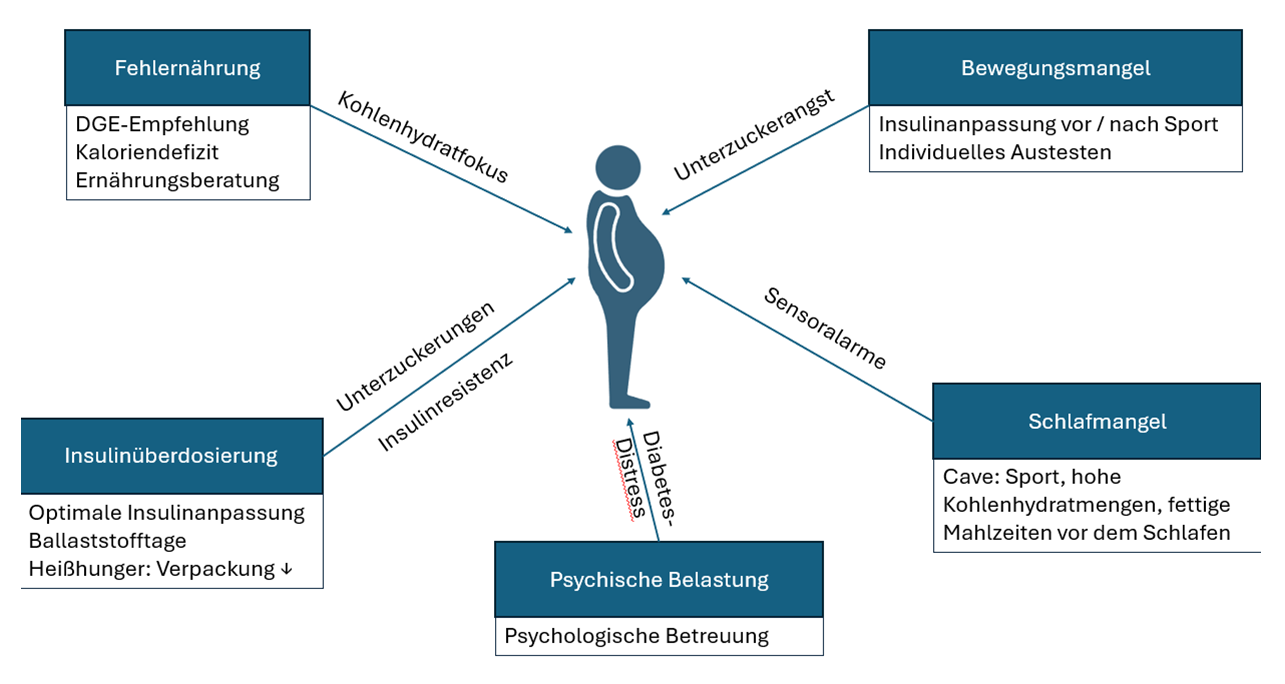 © Nina Stahl
© Nina Stahl
Einflussfaktoren auf das Gewicht: eine ausgewogene Ernährung bleibt zentral für langfristige Gewichtsreduktion.
Sport – Herausforderung Unterzuckerung
Regelmäßige körperliche Aktivität ist für Menschen mit Typ-1-Diabetes von zentraler Bedeutung. Nicht nur für die diabetische Stoffwechsellage, sondern auch um das kardiovaskuläre Risiko zu reduzieren, die Insulinsensitivität der Zellen zu erhöhen und die Gewichtskontrolle zu unterstützen. Für Erwachsene werden mindestens 150 Minuten (2,5 Stunden) moderates Ausdauertraining pro Woche sowie zwei bis drei Einheiten Krafttraining empfohlen. Der Einstieg in ein regelmäßiges Sportprogramm wird jedoch häufig durch die Angst vor Unterzuckerungen erschwert. Daher sind eine fundierte Schulung sowie das Wissen über die individuelle Blutzuckerreaktion durch gezieltes Ausprobieren entscheidend. Eine häufige Sorge von Menschen mit Diabetes betrifft den potenziellen Verlust des gewichtsreduzierenden Effekts durch den Verzehr schnell wirksamer Kohlenhydrate während des Sports. Diese Kohlenhydrate werden jedoch in erster Linie direkt von den Muskeln als Energiequelle genutzt und nicht gespeichert. Typische Mengen liegen bei 15 bis 30 Gramm pro 30 bis 60 Minuten Belastung. Um den Bedarf an zusätzlichen Kohlenhydraten zu minimieren, sollten Insulindosen vor und nach der Aktivität angepasst werden. Eine Erhöhung des Startblutzuckers sowie die Kombination von aeroben Einheiten mit anaerobem Krafttraining kann zudem starke Blutzuckersenkungen verhindern.
Aadjunktive Therapie?
Bleibt die Gewichtsabnahme aus, werden zunehmend Medikamente off-label eingesetzt, die ursprünglich für die Therapie von Menschen mit Typ-2-Diabetes entwickelt wurden. Dazu gehören SGLT2-Hemmer, GLP-1-Rezeptor-Agonisten und Metformin. Studien konnten eine Reduktion des Körpergewichts und des Gesamtinsulinbedarfs sowie günstige kardiovaskuläre Effekte feststellen. Um die langfristige Wirksamkeit und Sicherheit dieser Medikamente in der Typ-1-Diabetes Population sicherzustellen, benötigt es weitere Studien. Das gleichzeitige Vorliegen von Übergewicht und Typ-1-Diabetes führt bei den Betroffenen zu einer erheblichen Doppelbelastung, da sie zu den umfangreichen Anforderungen des Diabetesmanagements zusätzlich auch die Reduktion des Körpergewichts bewältigen müssen. Ein erfolgreiches Gewichtsmanagement erfordert realistische, individuell angepasste Strategien, die Ernährung, Bewegung und Verhaltenstherapie verbinden.
|
|
Erschienen in: Diabetes-Forum, 2026; 38 (1) Seite 20-22


