Durch eine präventive Fußchirurgie könnten Amputationen an den unteren Extremitäten effektiv verhindert werden. Was genau dafür zu tun ist, erklärt Dr. Hartmut Stinus. Er ist Facharzt für Orthopädie und Unfallchirurgie und arbeitet im MVZ Northeim in Bovenden.
Die Zahl der Amputationen der unteren Extremität bei Menschen mit Diabetes ist zwar rückläufig, so Claesen et. al., jedoch gingen etwa zwei Drittel aller jährlichen Amputationen in Deutschland auf das diabetische Fußsyndrom zurück und rund die Hälfte wäre vermeidbar, erläutert Michael Eckhard im Ärzteblatt 2020.
So stellt sich daher die Frage, inwieweit eine präventive Fußchirugie positiven Einfluss auf eine Ulcusprophylaxe haben kann. Hierzu ist zunächst die klinische Untersuchung wichtig und zielführend.
Es muss eruiert werden, ob Fehlstellungen, Dysbalancen oder Kontrakturen bestehen. Sehr wichtig ist eine Verkürzung eines Gastrocnemius-Soleuskomplexes zu erkennen. Auch muss objektiviert werden, ob eine Fußdeformität vorliegt und Fußgelenke und Sprunggelenk flexibel sind oder eine Kontraktur vorliegt. Eine neurologische Untersuchung ist zwingend erforderlich, gerade unter der Frage, ob eine neurologische Störung wie eine Polyneuropathie vorliegt. Und schließlich ist die Beurteilung der Gefäßsituation sowie eine ggf. notwendige Rekanalisation und/oder suffiziente Infektbekämpfung sehr wichtig.
In der Literatur werden eine schnellere Heilung nach Ulcera und eine geringere Rate des Auftretens von Ulcera sowie geringere Infektionsraten durch chirurgische Interventionen wie Verlängerung der Achillessehne, minimal invasive Sehnenrelease-Techniken sowie Osteotomien an den Zehen auch in RCT-Studien beschrieben, wie bei van Netten et. al. und Amstrong et. al. nachzulesen ist.
In einer Arbeit von Law et. al. konnte unter der Frage "Ergebnisse der Hallux-valgus-Operation bei Diabetikern mit guter Blutzuckereinstellung" festgestellt werden, dass die Komplikationsraten zwischen der Diabetikergruppe und der Nicht-Diabetikergruppe bei den Gesamtkomplikationen einschließlich kleinerer und größerer Komplikationen, Reoperationen und Wiederauftreten des Hallux valgus über einen Nachbeobachtungszeitraum von 2 Jahren ähnlich waren.
Im Folgenden soll nun auf Strategien der Vorfußchirurgie eingegangen werden zur präventiven Behandlung des Diabetes Fußes.
Hallux valgus Deformität
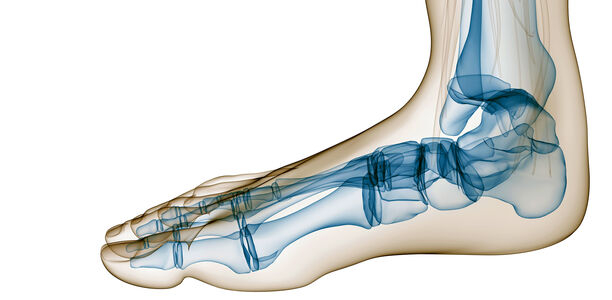
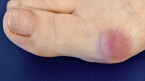
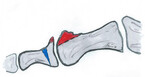
Beim Hallux valgus (Abb. 1) handelt es sich um die sog. Schiefzehe, bei der die Großzehe in Richtung zweiter Zehe steht und diese teilweise nach außen abdrängt. Der Hallux valgus gilt als Nebenprodukt unserer Zivilisation durch das Tragen zu enger Schuhe mit hohen Absätzen. Eine Koinzidenz bei Diabetes mellitus ist sehr häufig. Eine genetische Disposition scheint ebenfalls vorhanden zu sein. Gerade wenn am Großzehenballen schon Praeulcerationen auffallen, kann durch eine präventive Chevron-Osteotomie (Abb. 2) der Großzehenballen gut geschützt werden.
Eine Chevron-Osteotomie wird normalerweise bei Intermetatarsalwinkeln von bis zu 15 Grad und einem Hallux-valgus-Winkel bis 30 Grad durchgeführt. Das Prinzip dieser Operation ist die Verschiebung des Metatarsaleköpfchens entlang einer V-förmig angelegten Osteotomie nach lateral (zum äußeren Fußrand hin). Dies geschieht zur Verringerung des Intermetatarsalwinkels, um so die normale Biomechanik wiederherzustellen. Diese Art der Operation wurde von Austin 1967 vorgestellt und von Johnson unter dem Namen Chevron Osteotomie (= im englischen v-förmiger Winkel in der Schreinerei) popularisiert. Der V-förmige Winkel beträgt ca. 60-90 Grad, die Lateralverschiebung ist bis ¼ - ½ der Breite des Mittelfußköpfchens möglich. Bei inkongruenten Gelenken wird diese Art der Operation immer mit einem lateralen Release kombiniert.
Hallux valgus interphalangeus
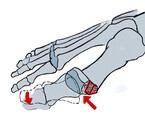
Bestehen Praeulcera durch Druck des ersten Strahles mit der Zehe D2 oder vermehrte Beschwielung durch einen Hallux valgus interpahlangeus kann die Akin-Osteotomie (zusätzlich) sehr hilfreich sein (Abb. 3). Bei der Akin-Osteotomie wird ein medial offener Keil aus dem Basisglied der Großzehe entnommen.
Arthrose des Großzehengrundgelenkes
Bei vermehrter Beschwielung und palpablen Osteophyten am dorsalen Großzehengrundgelenk mit Bewegungseinschränkung kann eine Arthrose des Großzehengrundgelenkes vorliegen - genannt Hallux rigidus.
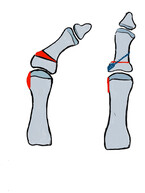
Bei mäßigem Arthrosegrad und noch guter Großzehenbeweglichkeit wird man eine Cheilektomie durchführen. Unter der Cheilektomie versteht man die Entfernung der Exostosen (Knochenanbauten), insbesondere dorsal am Großzehengrundgelenk sowie ggf. das Lösen von Verwachsungen des Großzehengrundgelenkes und Sesambeinkomplexes (Abb. 4, Abb. 5). Dies führt zu einer Verbesserung der Dorsalextension und Wiedererlangen eines guten und schmerzfreien Abrollens. Je nach Fehlstellung bietet sich als Zusatzverfahren eine Keilostetomie des Basisgliedes (OP n. Moberg) oder eine OP n. Youngswick am Metatarsale an. Bei der Youngswick-OP erfolgt eine Verkürzung und ggf. Plantarisierung des Metatarsale-1, um das Großzehengrundgelenk zu rezentrieren (Abb. 5).
Sollte der Großzehenballen plantar eine deutlich vermehrte Beschwielung oder Praeulcera aufweisen, kann mittels elevierender Basisosteotomie und/oder MIS (minimal invasiv) Reduktion der Sesambeinhöhe mittels Fräse bis hin zur Entfernung des medialen Sesambeines (z.B. bei Infekt) dieses Problem adressiert werden.
Bei jüngeren Patienten mit ausgeprägter Arthrose und Bewegungseinschränkung ist die Versteifung des Großzehengrundgelenkes in Funktionsstellung (in 15 Grad Dorsalflexion und 10 Grad Valgus) die Methode der Wahl mit sehr gutem funktionellen Ergebnis. Die Versteifung, so "schrecklich" sich dieses Wort anhört, ist augenblicklich der Goldstandart bei ausgeprägter Arthrose des Großzehengrundgelenkes.
Praeulcera unter den Metatarsaleköpfen
Dies ist unter dem Begriff metatarsalgieformer Symptomenkomplex als Folge von Vorfußdeformitäten zu subsummieren. Durch die erhöhten Druck- und Scherkräfte beim Abrollvorgang kommt es häufig zum "Durchtreten" der Metatarsaleköpfchen und zu einer Ausdünnung sowie Elastizitätsminderung des fibrösen Sehnenpolsters unter den Mittelfußköpfchen; betroffen hiervon sind überwiegend ältere Menschen, Menschen mit Diabetes mellitus, Träger der relativen metatarsalen Überlänge 2-4 sowie Menschen mit einem Hohlfuß durch das steilgestellte Metatarsale 1. Zu erwähnen sind noch die sog. Transfermetatarsalgien bei Hallux valgus und Hallux rigidus sowie die durch Kleinzehendeformitäten verursachten Metatarsalgien. Auch nach Operationen wie die Resektionsarthroplastik nach Keller Brandes finden sich diese Transfermetatarsalgien. Eine Stoffwechselerkrankung wie Rheuma oder Diabetes mellitus ist, wie erwähnt, zu beachten.
Bei therapieresistenten Metatarsalgien ist neben der offenen Weil-Osteotomie die DMMO (distale minimal invasive Metatarsalosteotomie ) eine gute Option, bei der durch Verkürzung und Dorsalisierung der Mittelfußköpfchen eine gute Belastungsreduktion zu erreichen ist (Abb. 6).
Kleinzehendeformitäten
Unter Kleinzehendeformitäten versteht man Hammer-, Krallen- und Malletzehen.
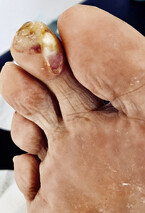
Derartige Deformitäten sind ebenfalls oft beim Diabetischen Fußsyndrom anzutreffen. Ulcera können dann durch unsachgerechtes Schuhwerk mit Druck der Zehen an der Schuhkappe oder durch die Fehlstellung an der Zehenkuppe entstehen (Abb. 7). Ursache ist das Muskelungleichgewicht der Fußmuskulatur oder eine vermehrte Anspannung der extrinsischen Fußmuskulatur bei Rückfußdeformitäten wie dem Knick-Senk/Plattfuß.
Operativ wird ein sog. sequentielles Verfahren durchgeführt. Es wird geprüft, ob eine flexible oder fixierte Fehlstellung vorliegt. Bei flexiblen Fehstellungen kann zunächst versucht werden, über Sehnenverlängerung der Streck- und Beugesehnen das Muskelgleichgewicht wiederherzustellen, um die Fehlstellung in eine korrekte Stellung und Funktion zu überführen. Bei fixierten Fehlstellungen und (Sub)-Luxationen hilft meist nur eine knöcherne Korrektur.
Dies ist gerade bei noch flexiblen Fehlstellungen inzwischen die Domäne der minimal invasiven Fußchirurgie. Durch minimal invasive Extensorenreleases (am Extensorhood) und Flexorenrelease sowie Kapsulotomien mit der Nadel können Reorientierungen in die orthograde Stellung erreicht werden (Abb. 8).
Ulcera vermeiden
Bei fixierter Hammerzehenfehlstellung empfiehlt sich neben der Ausschneidung des Clavus ("Hühnerauge") die Entfernung des Grundgliedköpfchens. Ist die Deformität in dieser Art und Weise nicht vollständig korrigierbar, so kann im Sinne des "sequentiellen Vorgehens" das Lösen von Verwachsungen des Grundgelenkes bis hin zur oben beschriebenen DMMO ein Ulcus vermieden werden.
|
|
Erschienen in: Diabetes-Forum, 2022; 34 (11) Seite 40-42