Die Zahl der Stimmen, die ein Ende der einseitig nährstoff-fixierten Empfehlungen für Gesunde fordern, wächst.
Einleitung
Die Deutsche Gesellschaft für Ernährung (DGE) prüft in regelmäßigen Abständen, inwieweit Nahrungsfaktoren Krankheitsrisiken beeinflussen können. Die Ergebnisse der Analysen werden dann in Form der DGE-Leitlinien veröffentlicht. Bisher erschienen sind die evidenzbasierten Leitlinien Kohlenhydrat- und Fettzufuhr. Letztere wurde nun von einer Leitlinienkommmission der DGE überarbeitet. Kernfrage der nun vorliegenden 2. Version der Fettleitlinie war, welchen Einfluss die Höhe der Zufuhr von Fett und Fettsäuren auf das Risiko für weitverbreitete ernährungsmitbedingte Krankheiten wie Adipositas, Typ-2-Diabetes, koronare Herzkrankheit (KHK) und Krebs ausübt (1).
Methodisches Vorgehen
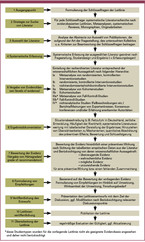
Alle DGE-Leitlinien orientieren sich an der Methodik der evidenzbasierten Medizin (EbM), die auf die Prävention durch Ernährung übertragen wurde. Hierzu wurden in der wissenschaftlichen Literatur verfügbare epidemiologische Studien (Interventionsstudien, Kohortenstudien und darauf basierende Metaanalysen), die den Zusammenhang zwischen quantitativer und qualitativer Fettaufnahme und dem Erkrankungsrisiko untersucht hatten, systematisch erfasst (siehe Abbildung 1). Eingang in die Datenauswertung fanden die bis zum 30.06.2012 veröffentlichten Untersuchungen bzw. die bis zum 27.10.2014 publizierten Metaanalysen.
Nach der Literaturrecherche und Erfassung der Studienergebnisse wurden die identifizierten Studien den beiden Evidenzklassen I (Interventionsstudien) und II (Kohortenstudien) zugeordnet (siehe Tabelle 1). Darauf aufbauend wurde – in Anlehnung an das Bewertungsschema der Weltgesundheitsorganisation (2) – eine Bewertung der Evidenz nach vier Härtegraden vorgenommen (3):
- Überzeugende Evidenz für eine präventive Wirkung. Dieser Härtegrad wurde vergeben, wenn mindestens zwei Interventionsstudien von höchster Qualität (Evidenzklasse I) mit konsistentem Ergebnis vorlagen. Bestanden bei den Studien methodische Schwächen, erhöhte sich die Mindestzahl der erforderlichen Interventionsstudien auf fünf. Waren keine Interventionsstudien, sondern nur oder überwiegend Kohortenstudien zu identifizieren, mussten ebenfalls mindestens fünf davon mit überwiegend einheitlichem Ergebnis vorliegen. Zudem sollten Ergebnisse von Kohortenstudien durch Resultate von Interventionsstudien mit Intermediärmarkern (Surrogatmarker wie Lipidparameter in Hinblick auf KHK) gestützt werden. Idealerweise sollte eine Metaanalyse von Kohortenstudien keine statistischen Hinweise auf Studienheterogenität liefern.
- Wahrscheinliche Evidenz für eine präventive Wirkung bzw. einen fehlenden Zusammenhang. Voraussetzung für die Vergabe dieses Härtegrads waren mindestens fünf epidemiologische Studien mit einheitlicher Beziehung von Expositionsfaktor (Fettanteil oder Zufuhr bestimmter Fettsäuren) und Endpunkt (Erkrankungen, Lipidprofil des Bluts). Allerdings bestanden Schwächen beim Beweis eines ursächlichen Zusammenhangs (Hinweis für Heterogenität in Metaanalysen, Fehlen von Interventionsstudien mit Intermediärmarkern, z. T. uneinheitliche Studienergebnisse).
- Mögliche Evidenz für eine präventive Wirkung bzw. einen fehlenden Zusammenhang. Dieser Härtegrad wurde vergeben, wenn nur ungenügend gut durchgeführte kontrollierte Interventionsstudien und Beobachtungsstudien oder nicht kontrollierte klinische Studien vorlagen, deren Mehrzahl – mindestens jedoch drei – im Ergebnis übereinstimmten. Es konnten weitere Studien ohne Risikobeziehung bzw. mit gegenteiliger Beziehung vorliegen.
- Unzureichende Evidenz. Es lagen keine oder nur wenige Studienergebnisse zur untersuchten Beziehung vor oder die Studienlage war uneinheitlich in dem Sinne, dass eine Mehrzahl von Studien keinen Risikonachweis ergab bzw. sich in den Ergebnissen widersprach.
Einfluss des Fettanteils auf "harte" Endpunkte
Der Zusammenhang zwischen dem Anstieg der Menge bzw. des Anteils des Gesamtfetts an der Energiezufuhr mit dem Adipositasrisiko wurde als wahrscheinlich gewertet. Dies gilt jedoch nur unter Ad-libitum-Bedingungen mit unkontrollierter Energiezufuhr, d. h. bei hyperkalorischer Ernährung. Unter isokalorischen Verhältnissen (Energiezufuhr entspricht dem Verbrauch) findet sich erwartungsgemäß kein Hinweis auf einen risikosteigernden Effekt des Fettanteils. Die Evidenz für einen fehlenden Zusammenhang gilt als wahrscheinlich. Für alle übrigen "harten" klinischen Endpunkte, darunter Typ-2-Diabetes, Hypertonie, KHK, Schlaganfall und Krebskrankheiten, konnte für den Fettanteil kein risikomodifizierender Effekt nachgewiesen werden. Die Evidenz für einen fehlenden Zusammenhang wurde als wahrscheinlich gewertet (1) (siehe Tabelle 2).
Einfluss der Fettqualität auf "harte" Endpunkte
Bei der Auswertung der Daten zum Zusammenhang zwischen der Fettqualität und dem Erkrankungsrisiko wurden alle Evidenzhärtegrade vergeben. Deutliche Hinweise für einen risikomodifizierenden Effekt ergaben sich allerdings nur für zwei Erkrankungen (1) (siehe Tabelle 2):
- Hypertonie. Von allen Fettsäurearten fanden sich nur für die Gruppe der langkettigen Omega-3-Fettsäuren Hinweise für eine risikomodifizierende Wirkung. Diese senken das Risiko für Bluthochdruck mit wahrscheinlicher Evidenz.
- KHK. Mit Bezug auf die Prävention der koronaren Herzkrankheit ist der partielle Austausch von gesättigten Fettsäuren gegen mehrfach ungesättigte Fettsäuren (PUFA) der Omega-3- und -6-Reihen sowie die Zufuhr von langkettigen Omega-3-Fettsäuren mit wahrscheinlicher Evidenz wirksam. Die Zufuhr von Transfettsäuren erhöht dagegen mit wahrscheinlicher Evidenz das KHK-Risiko. Es fanden sich keine Hinweise, dass die Höhe der Cholesterinzufuhr über die Nahrung das Risiko, an KHK oder Schlaganfall zu erkranken, erhöht.
Einfluss des Fettanteils und der Fettqualität auf das Lipidprofil
Die Evidenzbewertung zur Assoziation der quantitativen sowie qualitativen Fettaufnahme und des Lipidprofils bzw. des Risikos für Dyslipoproteinämien ist Tabelle 3 zu entnehmen. Präventivmedizinisch von Bedeutung ist insbesondere der Effekt auf die Serum-Triglyzeride, das Verhältnis von Gesamt- zu LDL- bzw. HDL-Cholesterin und auf den LDL/HDL-Quotienten. Die Ergebnisse stellen sich wie folgt dar:
- Gesamt- zu LDL-Cholesterin. Die Evidenz, dass eine Reduktion des Anteils von Fett an der Energiezufuhr im Rahmen einer Ernährung mit derzeitigem Fettgehalt und derzeitiger Fettqualität die Gesamt- und LDL-Cholesterinkonzentration im Plasma senkt, wurde als überzeugend gewertet. Die Evidenz für einen Anstieg des Gesamt- und LDL-Cholesterins durch gesättigte Fettsäuren (SFA; Ausnahme: Stearinsäure und mittelkettige Triglyzeride (medium-chain triglycerides, MCT)) und Transfettsäuren gilt ebenso als überzeugend. Mit überzeugender Evidenz senkt der Ersatz von SFA durch mehrfach ungesättigte Fettsäuren (PUFA) der Omega-6-Reihe das Gesamt- und die LDL-Cholesterinkonzentration im Plasma.
- Gesamt- zu HDL-Cholesterin. Omega-6-Fettsäuren und ein Austausch von Stärke durch einfach ungesättigte Fettsäuren (MUFA) senken mit überzeugender Evidenz das Verhältnis von Gesamt- zu HDL-Cholesterin, während Transfettsäuren und Nahrungscholesterin den gegenteiligen Effekt entfalten. Der Evidenzhärtegrad wurde für Transfettsäuren mit überzeugend und für Cholesterin mit wahrscheinlich gewertet.
- LDL/HDL-Quotient. Risikomodifizierende Effekte auf das Verhältnis von LDL- zu HDL-Cholesterin ergaben sich nur für die Gruppe der MUFA. Im Austausch gegen Stärke senken sie mit überzeugender Evidenz das Verhältnis von LDL- zu HDL-Cholesterin.
- Triglyzeride. Omega-3-Fettsäuren, gesättigte Fettsäuren, ein Austausch von Stärke durch MUFA und eine Erhöhung des Anteils von Omega-6-Fettsäuren zu Lasten von Kohlenhydraten senken mit überzeugender Evidenz die Triglyzeridkonzentration des Plasmas. Den gegenteiligen Effekt haben Transfettsäuren. Sie erhöhen mit überzeugender Evidenz das Risiko für eine Hypertriglyzeridämie.
Praktische Umsetzung der Erkenntnisse – Empfehlungen der DGE
"Die Zufuhr von Fett und Fettsäuren", so die zusammenfassende Bewertung der DGE, "ist […] für die Prävention der Krankheiten Adipositas, Fettstoffwechselstörungen und koronare Herzkrankheit relevant. Die geeigneten Strategien zur Reduktion des Risikos für die genannten Krankheiten sind eine moderate Fettzufuhr, ein Austausch von gesättigten durch mehrfach ungesättigte Fettsäuren, eine erhöhte Zufuhr von langkettigen n-3 Fettsäuren und eine niedrige Zufuhr von Transfettsäuren" (4). Zur Prävention empfohlen wird eine fettsäurenmodifizierte Kost mit limitiertem Fettgehalt (4):
- Gesamtfett. Begrenzung der Gesamtfettzufuhr auf 30 Energie%, bei entsprechender körperlicher Aktivität (Physical Activity Level (PAL) = 1,7) bis maximal 35 Energie%. Zur Beschränkung der Gesamtfettzufuhr wird empfohlen, die Zufuhr von Lebensmitteln tierischer Herkunft einzuschränken, beim Konsum fettarme tierische Lebensmittel zu präferieren (Ausnahme: fettreiche Fische) und vermehrt Gemüse, Obst und Vollkornprodukte in den Speiseplan zu integrieren.
- Austausch von gesättigten durch mehrfach ungesättigte Fettsäuren. Empfohlen wird auch hier, Lebensmittel tierischer Herkunft teilweise zu ersetzen durch Lebensmittel pflanzlicher Herkunft. Ausgenommen vom "Substitutionsprinzip" ist fettreicher Fisch, der besonders reich an mehrfach ungesättigten Fettsäuren ist. Empfohlen wird ein regelmäßiger Fischverzehr (1- bis 2-mal pro Woche), insbesondere, um eine Fleischmahlzeit zu ersetzen.
- Erhöhte Aufnahme von langkettigen Omega-3-Fettsäuren. Eine besonders gute "Omega-3-Quelle" ist fettreicher Seefisch wie Makrele und Sardine. Empfehlenswert ist ein wöchentlicher Verzehr von 1 bis 2 Portionen.
- Reduzierte Zufuhr von Transfettsäuren. Hohe Gehalte an Transfettsäuren finden sich in frittierten Erzeugnissen, Fertigprodukten, manchen Backwaren, Streichfetten und Süßwaren. Ein reduzierter Verzehr dieser Lebensmittel wird empfohlen.
Kritische Würdigung der Fettleitlinie und der Ernährungsempfehlungen
Die mehrere hundert Seiten umfassende aktualisierte Fettleitlinie ist ohne Zweifel das Ergebnis einer akribischen Herkulesarbeit. Vor dem Hintergrund der in Kürze in den USA erscheinenden aktualisierten Dietary Guidelines (5) sind drei Punkte eines Kommentars würdig:
1. Bedeutung des Fettanteils
Aufschlussreich an der aktualisierten Fettleitlinie ist die fehlende Beziehung zwischen der Gesamtfettaufnahme und "harten" Endpunkten – ob Typ-2-Diabetes, Hypertonie, KHK, Schlaganfall oder Krebs: Keine der in Deutschland weitverbreiteten Krankheiten lässt sich mit dem Fettanteil der Nahrung bzw. der Gesamtfettaufnahme in einen ursächlichen Zusammenhang bringen. Eine Einschätzung, die bereits vor Jahren von Skeptikern der "Viel-Fett-macht-fett-und-krank-Theorie" vorgebracht (6 – 11) und kürzlich vom Dietary Guidelines Advisory Committee (DGAC) des US Department of Agriculture und des Department of Health and Human Services bestätigt wurde (5).
Damit endet eine seit nunmehr vier Jahrzehnten in den USA praktizierte "Fettfokussierung" der offiziellen Ernährungsempfehlung. Geht es nach dem Willen der DGAC-Expertenkommission, dann wird es in den demnächst in den USA erscheinenden aktualisierten Dietary Guidelines keine Empfehlung für eine Obergrenze der Fettzufuhr mehr geben – auch nicht mit Blick auf die Prävention des "gewichtigsten" Gesundheitsproblems der US-Amerikaner: Übergewicht und Adipositas (5).
Konträr hierzu stehen die für die deutschsprachigen D-A-CH-Länder gültigen und aktualisierten Referenzwerte für die Nährstoffzufuhr (12). In Verein mit der aktualisierten DGE-Fettleitlinie (1) wird hier zur Vermeidung von "überflüssigen Pfunden" weiterhin eine Begrenzung des Gesamtfettanteils der Nahrung auf 30 Energie% gefordert.
Allerdings erkennt die Fettleitlinie an, dass ein Anstieg der Gesamtfettaufnahme nur dann das Adipositasrisiko erhöht, wenn die fettreiche Nahrung mehr Kalorien liefert, als verbraucht werden.
Soll heißen: Eine fettreiche Ernährung kann die Entwicklung von Übergewicht und Adipositas begünstigen – aber sie muss es nicht. Letztlich ist nicht entscheidend, wie hoch der Fettanteil der Nahrung ist. Ausschlaggebend ist vielmehr die Energiedichte und damit die Art und Kombination der Lebensmittel (13 – 16). Ziel einer gewichtsfreundlichen Ernährung muss es in erster Linie sein, die Energiedichte gering zu halten und eine ausgeprägte Sättigung zu erzielen (17 – 20). Beides lässt sich weitgehend unabhängig vom Fettanteil realisieren (siehe Infokasten 1). Vor diesem Hintergrund kann die Empfehlung der aktuellen DGE-Fettleitlinie, den Gesamtfettanteil auf 30 Energie% (bei hoher körperlicher Arbeit maximal 35 Energie%) zu limitieren, wenig überzeugen.
In einem äußerst lesenswerten und kürzlich im Journal of the American Medical Association (JAMA) aus den USA publizierten Meinungsartikel haben Dariush Mozaffarian und David Ludwig von der Harvard-Universität denn auch ein Ende der in weiten Kreisen der Bevölkerung verbreiteten "Fettphobie" gefordert (27). Statt den Fettanteil zu begrenzen, so die Forderung der Autoren, sollte die Bevölkerung besser über eine geeignete Lebensmittelauswahl (siehe Abschnitt unten: "Fett und Fettsäuren versus Lebensmittel") informiert werden – dieser Forderung kann man sich nur anschließen.
2. Nahrungscholesterin
Wie kaum ein anderer Stoff gilt Cholesterin seit vielen Jahren als unerwünschter, weil gesundheitsgefährdender Nahrungsbestandteil. Eine hohe Cholesterinzufuhr, so die These, erhöht die Konzentration an Gesamt- und an LDL-Cholesterin im Blut, wodurch das Risiko für Herz-Kreislauf-Erkrankungen ansteigt. Bis vor Kurzem haben tonangebende kardiologische Fachgesellschaften, darunter die einflussreiche American Heart Association (AHA), empfohlen, die Cholesterinaufnahme über die Nahrung auf maximal 300 mg pro Tag zu beschränken (28). Cholesterinreiche Lebensmittel, darunter Hühnereier und vollfette Milchprodukte, so der Ratschlag, sollten besser nicht oder nur selten auf dem Speiseplan stehen – eine Empfehlung, die nicht ohne Kritik geblieben ist (29 – 32).
Tatsächlich fällt der Einfluss des mit der Nahrung zugeführten Cholesterins auf den Gesamt- und LDL-Cholesterinspiegel des Plasmas im Allgemeinen vergleichsweise schwach aus, wie mehrere Metaanalysen von Interventionsstudien belegen (Ausnahme: "Hyper-Responder" bzw. "High-Absorber") (33 – 34). Mit jeder Steigerung der Cholesterinzufuhr um 100 mg pro Tag, so die Dosis-Wirkungs-Analyse, ist mit einem Anstieg des Plasmacholesterins um rund 2 mg/dl zu rechnen (35). Im Detail zeigt sich: Der Verzehr von drei Eiern täglich (entspricht einer Steigerung der Cholesterinaufnahme um rund 600 mg pro Tag) lässt den LDL-Cholesterinspiegel um etwa 7 mg/dl und das HDL-Cholesterin um 3 bis 4 mg/dl steigen (36). Für die Praxis einer cholesterinbewussten Ernährung bedeutet das: Wird die Zufuhr an Nahrungscholesterin um 200 mg pro Tag vermindert, also z. B. von 500 mg pro Tag auf die empfohlenen 300 mg pro Tag, dann lässt sich das Gesamtcholesterin des Plasmas um etwa 4 bis 5 mg/dl senken (37) – ein vergleichsweise schwacher Effekt. Zum Vergleich: Die übliche Cholesterinaufnahme mit der Nahrung liegt bei etwa 240 mg pro Tag bei Frauen und 350 mg pro Tag bei Männern (38).
Interessant ist ferner das Ergebnis einer kürzlich veröffentlichten Metaanalyse von 17 Interventionsstudien: Ein statistisch signifikanter Effekt auf Gesamt-, LDL- und HDL-Cholesterin war hier nur für eine Cholesterinzufuhr von 500 bis 900 mg, nicht aber für eine Cholesterindosis > 900 mg pro Tag nachweisbar (siehe Tabelle 1), was für eine Sättigungskinetik spricht (38).
Ferner wurden in der Analyse die Daten von 17 Kohortenstudien mit 361 923 Teilnehmern ausgewertet. Ergebnis: Die Cholesterinzufuhr mit der Nahrung steht in keinem Zusammenhang mit dem kardiovaskulären Risiko und dem Auftreten von ischämischen und hämorrhagischen Schlaganfällen (38). Schließlich wurde in einer weiteren Metaanalyse von Beobachtungsstudien der Frage nachgegangen, inwieweit die Höhe des Eierverzehrs das Risiko für kardiovaskuläre Ereignisse erhöht. Ergebnis: Bei Gesunden zeigt sich kein entsprechender Zusammenhang (39). Verständlich also, wenn es in den demnächst in den USA erscheinenden aktualisierten Dietary Guidelines keine Empfehlung mehr für eine Obergrenze der Cholesterinzufuhr geben wird. So heißt es im DGAC-Papier: "Cholesterol is not considered a nutrient of concern for overconsumption" (5). Und in der aktuell gültigen AHA-Leitlinie zur Reduktion von kardiovaskulären Erkrankungen findet sich die Aussage: "There is insufficient evidence to determine whether lowering dietary cholesterol reduces LDL-C" (40).
Wenngleich auch die aktuelle Fettleitlinie der DGE keine Belege dafür finden konnte, dass die Höhe der Cholesterinzufuhr das Risiko für KHK und Schlaganfälle beeinflusst (1), wird dennoch an der Empfehlung, mit der Nahrung maximal 300 mg Cholesterin täglich aufzunehmen, festgehalten (12) – eine Vorgabe, die mit Blick auf die Studienlage fraglich erscheint.
3. Fett und Fettsäuren versus Lebensmittel
Auch wenn es bei all den fettsäurelastigen Studiendaten der Gegenwart mitunter in Vergessenheit gerät: In der Praxis verzehren wir Lebensmittel mit einem bestimmten Fettsäurenmuster, eingebunden in eine komplexe Nährstoffmatrix, und nicht einzelne Fettsäurenfamilien oder Fettsäuren. Der Effekt auf das Herz-Kreislauf-System resultiert daher nicht aus einzelnen Lebensmittelbestandteilen, sondern aus der systemischen Wirkung des jeweils verzehrten fettsäurenhaltigen Lebensmittels bzw. aus der Gesamtheit der Kost (41 – 42). Wie wenig sinnvoll es ist, den gesundheitlichen Wert von Lebensmitteln primär auf Basis ihres Fettgehalts bzw. ihrer Fettsäurenzusammensetzung beurteilen zu wollen, zeigen zwei Beispiele:
- Milchprodukte. Vollfette Milcherzeugnisse sind bekanntlich reich an SFA. Eine fettsäurenorientierte Ernährungsberatung wird also darauf abzielen, den Verzehr von Milchprodukten mit natürlichem Fettgehalt zu reduzieren und stattdessen fettreduzierte Produkte zu präferieren. Wieso aber – diese ketzerische Frage muss erlaubt sein – sollte man auf den kulinarischen Genuss von vollfettem (und also SFA-reichem) Naturjoghurt verzichten, wenn die Studienlage keine Steigerung, sondern eher eine Verminderung des kardiovaskulären Risikos bei reichlichem Konsum von Milch und Milchprodukten ausweist – und zwar auch bei fettreichen Varianten (43 – 46)?
- Nüsse sind bekanntlich besonders fettreiche, kalorienlastige Lebensmittel und gelten in weiten Kreisen noch immer als Dick- und Krankmacher. Zu Unrecht, wie man heute weiß. Tatsächlich senkt regelmäßiges Nüsseknabbern das Risiko für Herz-Kreislauf-Erkrankungen (47, 48) sowie Typ-2-Diabetes (48) und lässt das Körpergewicht gerade nicht automatisch ansteigen – im Gegenteil (49 – 52).
Vor diesem Hintergrund wächst die Zahl der Stimmen, die ein Ende der einseitig nährstofffixierten Empfehlungen für Gesunde fordern (41, 42, 53, 54). Viel entscheidender als der Fettanteil oder die Zufuhr einzelner Fettsäuren ist deren Quelle, sprich die Lebensmittelauswahl (44). Eingebunden in eine "präventive" Lebensmittelauswahl mit reichlich Gemüse, Obst, Hülsenfrüchten und Vollkorn, ergänzt um Nüsse, hochwertige Pflanzenöle (z. B. Rapsöl), Fisch, Geflügel, naturbelassene Milchprodukte und eine moderate Menge naturbelassenen Fleischs und auch ruhig das beliebte Frühstücksei, dürfte für Gesunde ein relativ breiter "Fett-Korridor" von 20 bis 40 Energie% angemessen sein – ein Zielwert, wie er bereits vor Jahren vom Health Council of the Netherlands definiert worden war (Literatur bei 55).
Manuskript eingegangen: 8. Juli 2015
Manuskript angenommen: 14. September 2015
Interessenkonflikt: Alexander Ströhle gibt keinen Interessenkonflikt in Bezug auf die Inhalte des Artikels an.
Erschienen in: Diabetes, Stoffwechsel und Herz, 2015; 25 (6) Seite 379-386