Im letzten Jahrzehnt hat sich die Therapie des Typ-1-Diabetes (T1D) eindrucksvoll fortentwickelt. Diabetestechnologien, d. h. Insulinpumpen (kontinuierliche subkutane Insulin-Infusion, CSII), Systeme zur kontinuierlichen Glukosemessung (CGM), Bolusrechner sowie Algorithmen zur automatischen Insulindosierung (AID) haben die täglichen Anforderungen an das Selbstmanagement von Menschen mit T1D grundlegend verändert [Sherr 2022].
Zusammenfassung
Mit der Entwicklung und Einführung von Systemen zur automatisierten Insulindosierung (AID) hat sich die Therapie des Typ-1-Diabetes (T1D) innerhalb weniger Jahre grundlegend gewandelt. Verbesserungen konnten sowohl für somatische Parameter als auch die diabetesbezogene Lebensqualität von Menschen mit T1D in allen Altersstufen nachgewiesen werden. Entsprechend steigt die Zahl der Anwender dieser Systeme weltweit deutlich an. Mit den aktuellen Technologien sind weitreichende neue Anforderungen an Diabetologen und ihre Teams bei der Beratung, Schulung und Langzeitbetreuung verbunden. Gleichzeitig gibt es auf allen Ebenen relevante Barrieren, die einer erfolgreichen Anwendung entgegenstehen. Diese Literaturübersicht hat folgende Ziele:Darstellung der Chancen von AID-Systemen und ihrer BarrierenBeschreibung der didaktischen und psychologischen Herausforderungen und Chancen bei der Einführung von AID-Systemen in der klinischen VersorgungZusammenstellung psychologischer Konzepte in Schulung und Beratung zur Förderung einer kontinuierlichen AID-Nutzung.
Schlüsselwörter
Typ-1-Diabetes, Selbstmanagement, Edukation, psychosoziale Versorgung, Gesundheitssystem
Successful implementation and long-term use of AID – didactic and psychological aspects
Summary
The development and introduction of systems for automated insulin delivery (AID) has transformed the management of type 1 diabetes in just a few years. Improvements in both somatic parameters and diabetes-related quality of life have been demonstrated in people with type 1 diabetes of all ages. As a result, the number of people using these systems is increasing significantly worldwide. Today’s technologies place far-reaching new demands on diabetologists and diabetes-teams in terms of counselling, training and long-term care. At the same time, there are relevant barriers in the healthcare system, among health care professionals and among people with T1D that prevent successful use. This current literature review has the following aims: to present the opportunities of AID systems and their barriersto describe the didactic and psychological challenges and opportunities in the implementation of AID systems in clinical careto compile psychological concepts in training and counselling to promote continuous AID use
Keywords
type 1 diabetes, self-management, education, psychosocial care, health care system
Während lange Zeit die einzelnen Elemente der Technologien unabhängig voneinander eingesetzt wurden, sind sie heute durch intelligente Systeme zur automatisierten Insulingabe zu einer Einheit verschmolzen. Die hohen Anforderungen an das Selbstmanagement, die es seit Beginn der Insulintherapie vor über hundert Jahren gab, konnten dadurch reduziert werden. AID-Systeme erfordern von Menschen mit T1D, aber auch von ihren Behandlungsteams ein Umdenken in vielen Bereichen der Diabetesbehandlung. Schulungen müssen ebenso neu konzipiert werden wie die Inhalte und Formen der ambulanten Langzeitbetreuung [Tanenbaum 2024].
In randomisierten kontrollierten Studien (RCTs) ebenso wie in Beobachtungsstudien unter realen Versorgungsbedingungen konnten eindrucksvolle Verbesserungen zentraler glykämischer Parameter durch eine AID-Nutzung belegt werden [Zeng 2023, Canha 2025, Di Molfetta 2024, Stahl-Pehe 2025]. Folglich werden AID-Systeme heute in nationalen und internationalen Leitlinien für Menschen mit T1D explizit empfohlen [ADA 2025a, DDG 2023a]. Dies gilt besonders für Kinder und Jugendliche, bei denen wegen der langen Diabetesdauer ein erhöhtes Risiko für Langzeitkomplikationen besteht [ADA 2025b, DDG 2023b]. Ihnen und ihren Eltern soll daher ein AID-System bereits bei Manifestation angeboten werden.
Die positiven Effekte der AID-Systeme haben weltweit zu einem deutlichen Anstieg der Nutzerzahlen in Ländern mit entwickelten Gesundheitssystemen geführt, z. B. in Australien, Großbritannien, den USA und einigen europäischen Ländern, darunter Deutschland und Österreich [Sandy 2024]. Jedoch führen auch diese aktuellen Technologien nicht ohne aktives Zutun der Menschen mit T1D und ihrer Behandlungsteams zum Erfolg. Es ist unerlässlich, strukturierte Pfade und langfristige Betreuungskonzepte für Menschen mit T1D zu entwickeln, damit sie nicht nur bezogen auf ihre Glukosewerte, sondern auch in ihrer Lebensqualität maximal von den technischen Fortschritten profitieren können. Die folgende Übersicht, die sich auf Publikationen der letzten fünf Jahre bezieht, verfolgt drei Ziele:
- Chancen von AID-Systemen darstellen
- Beschreiben der didaktischen und psychologischen Herausforderungen bei der Einführung von AID-Systemen
- Zusammenstellung didaktischer und psychologischer Konzepte zur Förderung einer kontinuierlichen Nutzung
AGDT: Arbeitsgemeinschaft für Diabetes Technologie
AID: automatische Insulindosierung
CGM: kontinuierliche Glukosemessung
CSII: Insulinpumpentherapie (kontinuierliche subkutane Insulin-Infusion)
DDG: Deutsche Diabetes Gesellschaft
DMP: Disease Management Programm
HbA1c: Hämoglobinwert A1c
KH: Kohlenhydrate
MPC: Model Predictive Control
PRO: Person Reported Outcome
RCT: randomisierte kontrollierte Studie
T1D: Typ-1-Diabetes
WHO: Weltgesundheitsorganisation
VDBD: Verband der Diabetes-Beratungs- und Schulungsberufe in Deutschland
Chancen durch AID-Systeme
Entlastung bei der Insulindosierung
Die aktuellen AID-Systeme regeln automatisiert den basalen Insulinbedarf und geben Korrekturboli nach Bedarf ab. Mahlzeiten und sportliche Aktivitäten müssen dem System jedoch noch rechtzeitig angekündigt werden. Dadurch sind die Glukosewerte häufiger im Zielbereich und insgesamt stabiler als bei einer manuellen Therapie. Bei allen Systemen kann der Glukosezielwert, auf den der Algorithmus kontinuierlich hinarbeitet, individuell programmiert werden. Je nach System läuft der Algorithmus als Applikation auf einem kompatiblen Smartphone, direkt in der Insulinpumpe oder in einem separaten Steuergerät. Fast alle AID-Algorithmen erstellen eine kurzfristige Prognose des Glukoseverlaufs und passen entsprechend die Insulingaben an (MPC-Algorithmen, Model Predictive Control). Andere Rechenmodelle basieren auf Proportional-Integral-Differential (PID)- oder Fuzzy-Logic-Reglern. Eine detaillierte Beschreibung aller in Deutschland erhältlichen AID-Systeme findet sich auf der Website der Arbeitsgemeinschaft Diabetes und Technologie der Deutschen Diabetes Gesellschaft (AGDT) unter dem Stichwort Steckbriefe (www.diabetes-technologie.de/steckbriefe-fuer-aid-systeme) [Deiss 2022, Biester 2024]. Jedes AID-System verfügt über die Möglichkeit einer cloudbasierten Speicherung der Daten. Dort erfolgt eine automatische Analyse und graphische Zusammenfassung der Daten. Sie erlaubt es den Nutzern und ihren Diabetesteams, die Qualität der Stoffwechsellage zu bewerten, spezifische Probleme zu erkennen und die Therapie entsprechend zu optimieren. Eine detaillierte Einführung in AID-Systeme bietet die "AID-Fibel – Grundlagen der automatisierten Insulindosierung" [Gehr 2024].
Stabilere Glukosewerte im Zielbereich
Mehrere internationale RCTs und Beobachtungsstudien in großen Kohorten von Erwachsenen mit T1D aller Altersgruppen konnten zeigen, dass durch den Einsatz eines AID-Systems eine durchschnittliche Senkung des HbA1c-Wertes um 0,3 % und eine Erhöhung der Zeit im Zielbereich um 10 % erreicht werden kann [z. B. Phillip 2023, Hood 2021]. Ähnlich positive Ergebnisse werden auch bei Kleinkindern, Schulkindern und Jugendlichen [z. B. Abraham 2021, Brown 2019, DeSalvo 2024, Ware 2022] sowie bei Schwangeren mit T1D [Benhalima 2024, Lee 2023] berichtet. Hervorgehoben werden die stabilen nächtlichen Glukosewerte [Ng 2023], die einen ruhigen Schlaf ohne Angst vor nächtlichen Hypoglykämien ermöglichen. Betroffene, die oft jahrelang keine zufriedenstellenden Glukosewerte erreichen konnten, profitieren besonders durch relevant gesenkte HbA1c-Werte [Tauschmann 2018, Crabtree 2023, Lomax 2024]. Dies gilt für Menschen mit psychosozialen Belastungen, niedrigem Bildungsniveau oder auch anderen Risiken, die das tägliche Selbstmanagement beeinträchtigen.
Weniger Komplikationen
Die Rate an akuten Komplikationen, d. h. schweren Hypoglykämien oder Ketoazidosen, konnte durch den Einsatz von AID gesenkt werden, obwohl das Ausgangsniveau bereits vor der Nutzung niedrig war. Besonders Personen mit einer Hypoglykämiewahrnehmungsstörung konnten hier profitieren [Anderson 2019, Phillip 2023, Malone 2024]. Zu möglichen Auswirkungen auf Folgeerkrankungen des Diabetes liegen aufgrund der kurzen Nutzungsdauer der AID-Systeme noch keine belastbaren Daten vor. Es kann jedoch davon ausgegangen werden, dass insbesondere Personen mit zuvor deutlich zu hohen HbA1c-Werten und Personen mit besonders instabilen Glukoseverläufen langfristig besser geschützt werden.
Verbesserte Lebensqualität
Gleichwertig neben den metabolischen Therapiezielen werden in den aktuellen Leitlinien [DDG 2023a, DDG 2023b, ADA 2025a, ADA 2025b] eine gute Lebensqualität, psychische Gesundheit, Teilhabe und die altersgemäße psychosoziale Entwicklung von Kindern und Jugendlichen mit T1D als Ziele der Behandlung definiert. Damit kommen der individuellen Sicht und den Alltagserfahrungen der Betroffenen (person-reported outcome, PRO), unabhängig vom HbA1c, eine zentrale Bedeutung bei der Auswahl ihrer Diabetestherapie zu [Barnard-Kelly 2025, Barnard-Kelly 2024]. Dies bedeutet, dass auch bei Menschen mit T1D, deren Glukosewerte den Therapiezielen entsprechen, eine Indikation für ein AID-System besteht, wenn dieses ihre Lebensqualität verbessern oder ihre Belastungen reduzieren kann.
Psychisches Befinden
Stabile Glukoseverläufe in der Nacht, Sicherheit vor Hypoglykämien und Erfolge bei der Senkung eines zu hohen HbA1c-Werts verbessern das psychische Wohlbefinden Betroffener und ihrer Familien. In einigen Studien zu zentralen Aspekten der Lebensqualität bei T1D konnte gezeigt werden, dass Hypoglykämieangst und diabetesbezogener Distress durch die AID-Nutzung reduziert werden konnten [Cobry 2022, Franceschi 2023, Hood 2021, Speight 2023]. Die Therapiezufriedenheit und der Schlaf verbesserten sich bei Kindern, vor allem deren Eltern, und bei Erwachsenen aller Altersgruppen [Bisio 2021, Bisio 2022, Knoll 2023]. In einer kleinen qualitativen Studie mit Jugendlichen und ihren Eltern wurde zudem von weniger Konflikten um das Diabetesmanagement berichtet [Ranking 2022].
Jedoch konnten nicht in allen Studien Verbesserungen der erfassten PROs belegt werden. Die individuelle Auswahl eines AID-Systems, dessen Stabilität und Nutzerfreundlichkeit, aber auch die Beratung vor dem Start und die Schulungsangebote scheinen den persönlich wahrgenommenen Nutzen dieser Technologie zu bestimmen [Foster 2019, Messer 2020].
Barrieren undHerausforderungen durch AID
Barrieren des Zugangs zu einem AID-System können verschiedene Ebenen betreffen: das Gesundheitssystem inklusive der Kostenträger, die Diabetesteams und nicht zuletzt den individuellen Menschen mit T1D und sein Umfeld [Tanenbaum 2024].
Gesundheitssystem
Weltweit haben bei weitem nicht alle Menschen mit T1D einen fairen Zugang zu Gesundheitsleistungen und innovativen Diabetestechnologien. Die strukturelle soziale Ungleichheit zeigt sich in internationalen Studien zur AID-Nutzung [Sandy 2024]. Aber auch in Bezug auf Leistungen der gesetzlichen Krankenkassen im deutschen Gesundheitssystem gibt es Hinweise auf eine ungleiche Versorgung mit Diabetestechnologien, primär abhängig von sozioökonomischen Faktoren [Auzanneau 2024]. Auch wenn die finanziellen Belastungen in Deutschland, anders als z. B. in den USA, nur eine geringe Rolle spielen, überfordert der bürokratische Aufwand bei der Beantragung innovativer Technologien vor allem marginalisierte Gruppen. Obwohl diese nachweislich besonders von einem AID-System profitieren könnten, ist der Zugang für sie durch strukturelle Barrieren und zu hohe Auflagen im Gesundheitssystem erschwert.
Diabetesteams
Eine weitere Barriere kann die Einstellung der Diabetesteams zu AID-Systemen sein und damit oft auch ihre Fähigkeit, die Systeme in der Praxis anzuwenden und Patienten entsprechend zu schulen. Teammitglieder benötigen eine qualifizierte Ausbildung und regelmäßige Auffrischungen zu aktuellen Technologien, um ihre Patienten individuell beraten und schulen zu können. Eine rein technische Einführung in ein oder zwei Systeme reicht nicht aus, um Menschen mit T1D bei der Auswahl eines AID-Systems und dessen Anwendung im individuellen Alltag kompetent zu unterstützen [Kimbell 2020, Lingen 2024]. Wenn Teammitglieder nicht ausreichend geschult sind und sich selbst überfordert fühlen, besteht die Gefahr, dass sie ihren Patienten unbewusst oder sogar bewusst von der Nutzung neuer Technologien abraten. Die aktuelle "Pathway to Choice"-Umfrage von Breakthrough T1D unter Menschen mit Diabetes zum Zugang zu aktuellen Technologien ergab als Haupthindernis: "Mein Arzt/mein Diabetesteam hat es mir nicht empfohlen" [Breakthrough T1D 2024]. Weitere Barrieren betreffen unrealistische Erwartungen, die Patienten aus Sicht des Teams erfüllen sollten, um sich ein AID-System zu "verdienen". Gerade für diejenigen, die nicht zu den "idealen Diabetespatienten" mit fundiertem Wissen und perfektem Selbstmanagement gehören, könnten AID-Systeme eine große Hilfe und Entlastung sein. Hier sollten Diabetesteams ihre impliziten Vorurteile gegenüber bestimmten Patientengruppen kritisch überdenken. Um einen fairen Zugang und eine nachhaltige Nutzung von AID-Systemen zu fördern, sollten dazu die besonderen Barrieren marginalisierter oder unterversorgter Gruppen berücksichtigt und abgebaut werden.
Menschen mit T1D
Die deutlich gestiegenen Nutzerzahlen von AID-Systemen zeigen, dass die Vorteile für viele Menschen mit T1D aller Altersgruppen überzeugend und die Barrieren zu bewältigen sind [Cristello Sarteau 2024]. Die wichtigsten Hindernisse und Herausforderungen bei der Nutzung eines AID-Systems sind in Tabelle 1 dargestellt [Hillard 2020, Kulzer 2024, Gehr 2024]. Dabei haben die mehr oder weniger realistischen Erwartungen an das neue System eine zentrale Bedeutung beim Start eines AID-Systems.
Viele der oben genannten Barrieren können durch eine gute Vorbereitung, die individuelle Auswahl eines AID-Systems und die ergebnisoffene Abwägung von Vor- und Nachteilen überwunden und persönlich passende Lösungen gefunden werden. Im englischen Sprachraum wird dazu eine Online- Entscheidungshilfe für die Auswahl eines individuell passenden AID-Systems mit dem Titel "Choosing your Hybrid Closed Loop System" [Choudhary 2024] angeboten. In den Fibeln "CGM-Psychologie" [Kulzer 2024] und "AID-Fibel – Fallbeispiele zur AID-Therapie mit CamAPS FX" [Gehr 2024] sind reale Kasuistiken zu typischen Barrieren dargestellt. Dazu werden didaktische Überlegungen zur Schulung und psychologische Konzepte zur Beratung diskutiert.
AID-Start vorbereiten
AID-Systeme können nicht wie ein Herzschrittmacher eingesetzt und von außen initialisiert werden, um dann vollautomatisch über Jahre sicher zu arbeiten. Sie sind keine "Plug and Play"-Systeme. Um wirksam zu sein, sind AID-Systeme auf eine zuverlässige Interaktion mit dem Anwender angewiesen. Nutzer müssen weiter bereit sein, Kohlenhydrate zu zählen, körperliche Aktivität zu melden, Hypo- und Hyperglykämien zu behandeln, Infusionssets zu wechseln und Ersatzvorräte mitzuführen. Alle Elemente des Systems müssen überwacht, gewartet und mögliche Fehler behoben werden [Gölz 2024, Gehr 2024].
Realistische Erwartungen und Geduld
Diese Voraussetzungen sollten auf Augenhöhe gemeinsam von Diabetesteam und Patient (partizipativ) abgewogen werden. Dabei ist ein hoher Anspruch an Perfektion der Nutzer gerade dann fehl am Platz, wenn Patienten bisher überfordert waren. Ihre Glukosewerte und ihr Befinden verbessern sich auch, wenn sie überhaupt beginnen, ihr System zu tragen und erste Erfahrungen zu sammeln. Hier brauchen alle Beteiligten Geduld.
Die Gewöhnung an ein neues Therapieprinzip erfordert zumindest in den ersten Wochen mehr Zeit und Aufmerksamkeit. Alte Routinen, z. B. sehr schnelle Insulingaben bei erhöhten Glukosewerten oder größere Glukosemengen bei drohenden Hypoglykämien, müssen bewusst aufgegeben und durch neue Strategien ersetzt werden. Es ist schon eine Herausforderung, bei einer Hyperglykämie zu warten, bis der Algorithmus "endlich" Insulin abgibt. Rückfälle in alte Strategien sind hier normal. Sie sollten Anlass sein, um mögliche Bedenken und Unsicherheit anzusprechen. Es braucht Zeit und gute Erfahrungen, um die Insulindosierung vertrauensvoll einem Algorithmus zu überlassen.
Schließlich ist oft auch Geduld erforderlich, bis die Zusage der Kostenübernahme durch die jeweilige Krankenkasse vorliegt. Hier sollten sich Nutzer und Diabetesteams im Vorfeld über die jeweiligen Vorgaben für neue Hilfsmittel informieren, um einen günstigen Zeitpunkt für die Verordnung zu wählen.
Kommunikative Fähigkeiten des Diabetesteams
Tabelle 1 zeigt, dass vor allem psychosoziale oder verhaltensbedingte Barrieren die Nutzung eines AID-Systems beeinträchtigen. Daher ist es für Diabetesteams hilfreich, sich nicht nur zu technischen Details fortzubilden, sondern auch zu psycho-diabetologischen Fragen der AID-Nutzung unter herausfordernden Alltagsbedingungen, bei Ängsten, Überforderung, psychischen Störungen, kognitiver Beeinträchtigung oder auch Einsamkeit. Hinzu kommen Fähigkeiten zur motivierenden Gesprächsführung und unterstützender Kommunikation [Miller 1991], z. B. bei der gemeinsamen Datenanalyse durch Vermeidung von Schuldzuweisungen oder Scham, Wahrung der Privatsphäre und Betonung von Stärken und Erfolgen. Dazu zählt auch die Frage, wer und unter welche Bedingungen kontinuierlich Zugang zu den Therapiedaten einer Person über die "Share-, Follower- oder Companion"-Funktion erhalten sollte [Allan 2022, Lawton 2021]. Dabei sollten Sicherheit und Unterstützung gegen das Gefühl der Abhängigkeit, Überwachung und zugeschriebenen Hilfsbedürftigkeit abgewogen werden. Die Fallbeispiele in der AID-Fibel [Gehr 2024] illustrieren an Hand typischer Beratungssituationen dazu hilfreiche didaktische und psychologische Gesprächsstrategien.
 Tab. 1: Herausforderungen beim Start eines AID-Systems aus Nutzerperspektive.
Tab. 1: Herausforderungen beim Start eines AID-Systems aus Nutzerperspektive.
Schulungsbedarf abschätzen
Ein AID-System kann nur so gut funktionieren wie sein schwächstes Glied. Deshalb sollte zunächst geklärt werden, wie sicher ein zukünftiger Nutzer mit einer Insulinpumpe, dem Infusionsset und vor allem seinem CGM-System einschließlich der Datenanalyse umgehen kann. Auch sollte der Kohlenhydratgehalt von Mahlzeiten sicher eingeschätzt werden können. Oft ist es notwendig, zunächst entsprechende Diabetesschulungen anzubieten, z. B. INPUT zur Insulinpumpentherapie oder SPECTRUM zur CGM-Nutzung [Gehr 2017]. Beide Programme wurden 2024 vom Bundesamt für soziale Sicherung als verwendungsfähig in den Disease Management Programmen (DMP) Typ 1 und Typ 2 anerkannt.
Schulung zur automatischen Insulindosierung
Aktuelle Leitlinien und ein internationaler Expertenkonsens fordern eine strukturierte, umfassende und konsistente Schulung vor und begleitend zum AID-Start [ADA 2024a, ADA 2024b, DDG 2023a, DDG 2023b, Phillip 2023]. Sie entsprechen der aktuellen Stellungnahme der Weltgesundheitsorganisation zur Unterstützung des Selbstmanagements durch eine qualifizierte Schulung [WHO 2023]. Zentrale Elemente der Initialschulung sind in Tabelle 2 zusammengestellt. Sie wurden deutschsprachig von Biester 2020 für die Pädiatrie und von Gehr 2024 im Detail zusammengestellt. Einige englischsprachige Programme wurden nach Expertenkonsens formativ evaluiert [Berget 2019, Griffin 2023, Messer 2023]. Jede Schulung sollte individuell auf die Vorkenntnisse, allgemeinen Kompetenzen und Lebenssituation jedes Nutzers und seines Umfelds zugeschnitten werden. Dies gilt für Eltern sehr junger Kinder mit T1D ebenso wie für Jugendliche, Erwachsene in verschiedenen Lebensphasen sowie für Betagte, die auf Unterstützung angewiesen sind. Entsprechend sind die Schulungen individuell und können nicht im Sinne einer RCT evaluiert werden. In Gruppenschulungen ist es hilfreich, wenn möglichst alle Teilnehmer das gleiche AID-System nutzen.
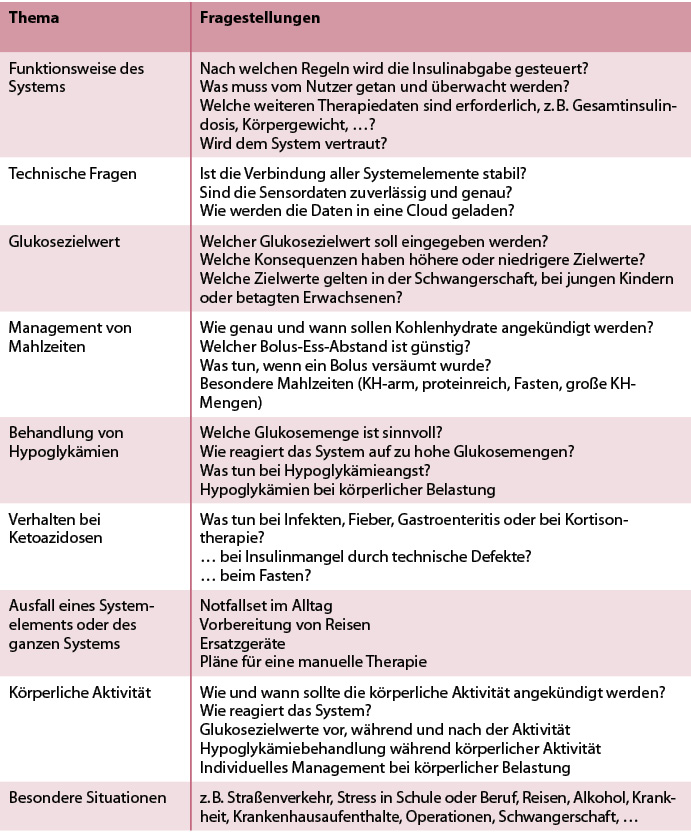 Tab. 2: Zentrale Themen der AID-Schulung [nach Gehr 2024].
Tab. 2: Zentrale Themen der AID-Schulung [nach Gehr 2024].
Didaktisch haben sich Konzepte bewährt, bei denen sich theoretische Grundlagen und praktische Erfahrungen über einen Zeitraum von etwa vier Wochen ergänzen und das AID-System schrittweise aktiviert und optimiert wird [Berget 2019, Biester 2020, Boughton 2022, Desrochers 2022, Kruger 2023, Gehr 2024]. So kann einer frühen Überforderung vorgebeugt und Frustration und Resignation können verhindert werden. Mit Blick auf die langfristige Nutzung war es dabei hilfreich, zunächst die Erfolge und Stärken der Nutzer individuell anzuerkennen, aber auch offen und wertfrei nach Belastungen und Schwierigkeiten zu fragen und gemeinsam nach kreativen Lösungen zu suchen.
Unterstützung der kontinuierlichen AID-Nutzung
Die wirksamste Motivation ist Erfolg. Wenn es gelingt, Belastungen durch Therapieanforderungen oder Ängste vor Hypoglykämien zu reduzieren, ist die Chance groß, dass ein AID-System kontinuierlich genutzt wird, ebenso, wenn die Glukoseparameter im Zielbereich liegen. Erfolge sollten während der ambulanten Betreuung gesehen und anerkannt werden, auch wenn sie noch nicht optimal sind.
Dazu sollten Ärzte und Diabetesberater in der Lage und trainiert sein, AID-Daten systematisch zu analysieren, (Verhaltens-)Muster zu erkennen und Leistungen authentisch anzuerkennen. Entsprechende Fortbildungsmöglichkeiten zur systematischen Analyse und Mustererkennung bieten die Steckbriefe der AGDT [Deiss 2022], Fortbildungen der VDBD Akademie (Verband der Diabetes-Beratungs- und Schulungsberufe in Deutschland) und einige Hersteller von AID-Systemen. Erst nach einem umfassenden Überblick kann es sinnvoll sein, auffällige Muster, z. B. hohe Glukosezielwerte, versäumte Bolusgaben, viele kleine Mahlzeiten oder wiederholte Hypoglykämien nicht wertend anzusprechen. Oft sind auffällige Muster oder "Ausreißer" Anzeichen von psychischen Belastungen, Ängsten, Überforderung, gestörtem Essverhalten oder mangelndem Vertrauen in den Algorithmus. Sind diese grundlegenden Barrieren erkannt, kann systematisch nach Lösungen oder psychotherapeutischen Hilfen gesucht werden. Bei Indikation sollten auch einzelne Tage anhand der Cloud-Daten im Detail durchgesprochen werden. Auf diese Weise kann sehr gut vermittelt werden, wie der AID-Algorithmus arbeitet, was seine Möglichkeiten und Limitationen sind und welche Verhaltensweisen eher günstig sind. Dieses Vorgehen ist jedoch meist sehr zeitaufwändig und kann, insbesondere bei fehlenden Detailkenntnissen des Algorithmus oder bei ungeeigneten Techniken der Gesprächsführung, wenig zielführend sein.
Angesichts der sich wandelnden Anforderungen im Alltag ist es nur normal, wenn ein erfolgreiches AID-System irgendwann an seine Grenzen kommt und nicht mehr zum Leben einer Person passt, z. B. bei Übergängen in der Adoleszenz [Kruger 2023] oder bei neuen beruflichen oder familiären Herausforderungen. Eine flexible und kompetente Unterstützung durch das Diabetesteam sollte hier kreative Lösungen unter Nutzung neuer technologischer Entwicklungen einschließen.
Fazit
- AID-Systeme haben das Potenzial, sowohl die Glukosewerte als auch die diabetesbezogene Lebensqualität von Menschen mit T1D zu verbessern und deren Belastungen zu reduzieren.
- Voraussetzungen dafür sind ein fairer und niedrigschwelliger Zugang für alle Personen mit T1D in unserem Gesundheitssystem, ein qualifiziertes und motiviertes Diabetesteam, ein strukturiertes Schulungsangebot und eine kompetente Langzeitbetreuung.
- Realistische Erwartungen der Nutzer an die Leistungen eines AID-Systems und die dazu notwendige Schulung und Mitarbeit erhöhen die Chancen auf Erfolge und auf eine kontinuierliche Nutzung.
- Dabei kommt der vertrauensvollen Teamarbeit zwischen der Person mit T1D, dem Diabetologen oder der Diabetologin und dem Diabetesteam eine zentrale Bedeutung zu.
|
|
Erschienen in: Diabetes, Stoffwechsel und Herz, 2025; 34 (3) Seite 144-150