Erstmals wurde nach den Regularien der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) eine S2k-Leitlinie zu Diabetes und Parodontitis entwickelt. Ziel dieser Leitlinie ist, die an der Prävention, Früherkennung, Diagnostik und Therapie beider Erkrankungen beteiligten Fachdisziplinen sowie die betroffenen Patientinnen und Patienten über Zusammenhänge aufzuklären und damit die Qualität der Versorgung zu verbessern.
 Abb. 1: Prävalenz von Diabetes mellitus und Parodontitis.
Abb. 1: Prävalenz von Diabetes mellitus und Parodontitis.
Einleitung
In einer aktuellen Entschließung der Weltgesundheitsorganisation (World Health Organization, WHO) werden die Mitgliedstaaten nachdrücklich aufgefordert, sich mit den wichtigsten Risikofaktoren zu befassen, die Mundkrankheiten und systemische, nicht-übertragbare Krankheiten wie Diabetes gemeinsam haben. Die WHO empfiehlt ferner, die Mundgesundheit fest in der Agenda für nicht-übertragbare Krankheiten zu verankern und Interventionen im Bereich der Mundgesundheitsversorgung in Programme zur allgemeinen Vorsorge aufzunehmen [WHO 2021, Lamster 2021, WHO 2023].
Die Zusammenhänge zwischen Diabetes und Parodontitis wurden in Deutschland erstmals in einem gemeinsamen Konsensusbericht interessierter Parodontologen und Diabetes-Experten beleuchtet [Deschner 2011, Jepsen 2011]. Die berichtete bidirektionale Beziehung von Diabetes und Parodontitis [Preshaw 2012] wurde 2017 im Focused Workshop der European Federation of Periodontology (EFP) und der International Diabetes Federation (IDF) gemeinsam näher untersucht [Sanz 2018a, Sanz 2018b].
Im AAP (American Academy of Periodontology)/EFP-World-Workshop zur aktuellen Klassifikation parodontaler Erkrankungen und Zustände wurde Diabetes als wichtiger Risikofaktor für Parodontitis definiert [Jepsen 2018]. Im EFP-IDF-Workshop zu Parodontitis und Diabetes war bereits die entscheidende Rolle von Hausärzten in Bezug auf deren Zusammenhänge und ihr Management deutlich gemacht worden. Daher wurde 2022 ein fokussierter Workshop zusammen mit dem europäischen Arm der Weltorganisation der National Colleges, Academies and Academic Associations of General Practitioners/Family Physicians (WONCA Europe) durchgeführt, um zum einen die Bedeutung der Zusammenhänge zwischen parodontalen und systemischen Erkrankungen für Zahnärzte und Hausärzte/Allgemeinmediziner und zum anderen die Rolle des zahnmedizinischen Fachpersonals (des professionellen zahnärztlichen Teams) bei der Behandlung chronischer nicht-übertragbarer Erkrankungen (chronic non-communicable diseases, CNCDs) und der Förderung eines gesunden Lebensstils zu untersuchen [Herrera 2023, Herrera 2024]. Die vorliegende Leitlinie basiert auf der Evidenz und den Ergebnissen dieser Konsensustreffen.
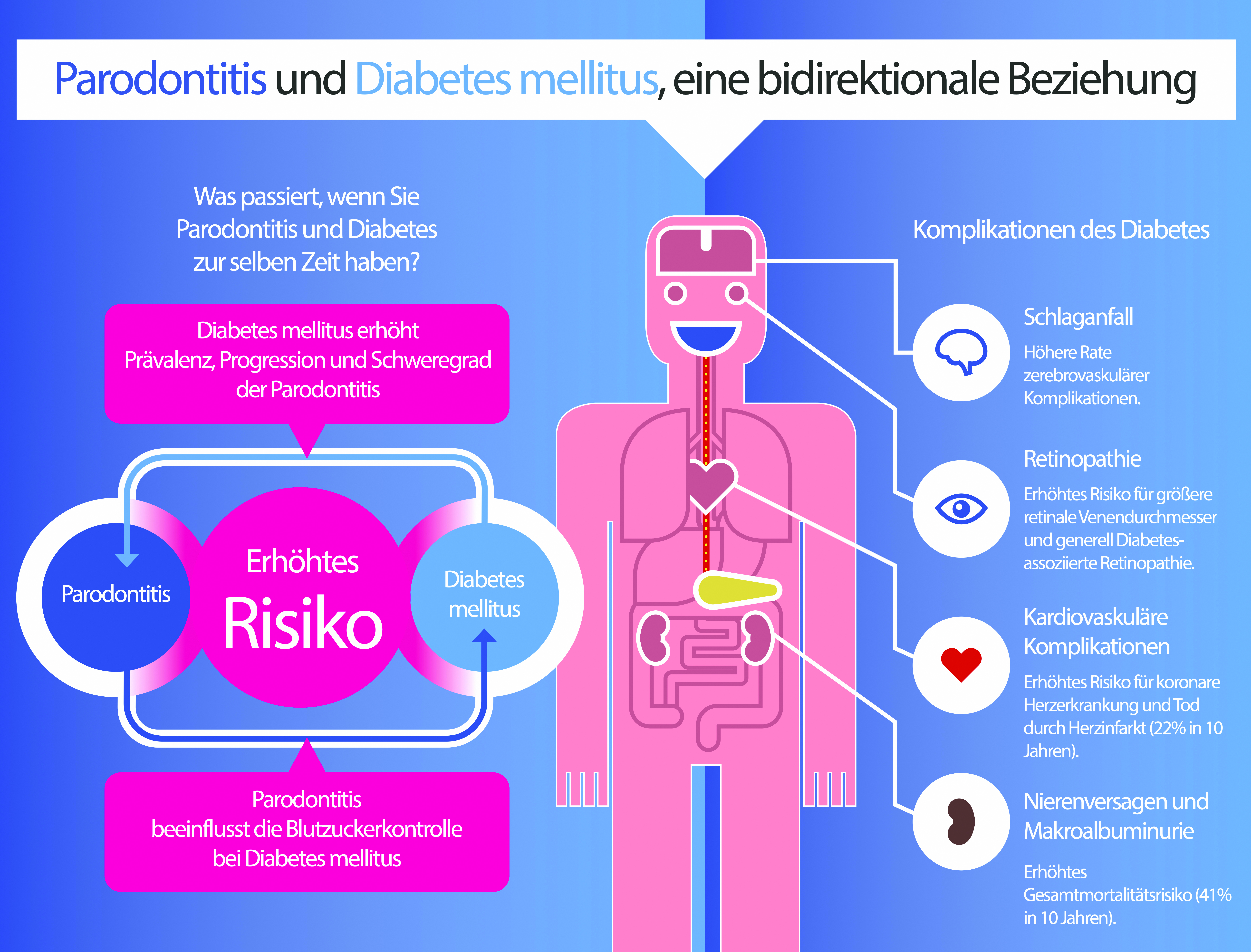 Abb. 2: Ungünstige Wechselwirkungen zwischen Parodontitis und Diabetes mellitus mit erhöhtem Risiko für Diabeteskomplikationen.
Abb. 2: Ungünstige Wechselwirkungen zwischen Parodontitis und Diabetes mellitus mit erhöhtem Risiko für Diabeteskomplikationen.
Hintergrund
Diabetes
Diabetes ist eine weit verbreitete NCD (non-communicable disease, nicht-übertragbare Erkrankung) mit einer weltweiten Prävalenz, die aktuell auf 9,3 % (463 Millionen Menschen) geschätzt wird und voraussichtlich bis 2030 auf 10,2 % (578 Millionen) und bis 2045 auf 10,9 % (700 Millionen) ansteigen wird [Saeedi 2019, IDF 2021]. Typ-2-Diabetes (T2DM) ist eine der Hauptursachen für gesundheitliche Beeinträchtigungen und vorzeitige Mortalität, hauptsächlich durch vaskuläre und renale Komplikationen [Tuomi 2014]. In Deutschland beträgt die Zahl nicht erkannter T2DM-Fälle circa zwei Millionen und es vergehen durchschnittlich acht Jahre, bis T2DM diagnostiziert wird [Kellerer 2020].
Parodontitis
Parodontitis ist aufgrund ihrer hohen Prävalenz ein großes Problem für die Gesundheit der Bevölkerung und die häufigste chronisch-entzündliche NCD des Menschen. Die weltweite Prävalenz schwerer Parodontitis wurde im Jahr 2017 auf 743 Millionen [GBD 2017, Disease and Injury Incidence and Prevalence Collaborators 2018] betroffene Individuen geschätzt, was zwischen 7,8 % und 11 % der Erwachsenen entspricht [Kassebaum 2014, Kassebaum 2017]. Nach Angaben der "Global Burden of Disease (GBD)"-Datenbank gab es im Jahr 2019 weltweit sogar 1,1 Milliarden Fälle von schwerer Parodontitis, und zwischen 1990 und 2019 wurde ein Anstieg der altersstandardisierten Prävalenzrate schwerer Parodontitis um 8,4 % beobachtet [Chen 2021], weitere Anstiege werden für die Zukunft erwartet [Nascimento 2024].
Dabei besteht in Deutschland eine Diskrepanz zwischen der parodontalen Behandlungsnotwendigkeit – circa zehn Millionen Menschen mit schwerer Parodontitis – und nur einer Million abgerechneter Parodontitisbehandlungen im Jahr [Rädel 2017]. Parodontitis stellt aufgrund der damit verbundenen Morbidität auch eine große Belastung für die öffentliche Gesundheit dar und führt zu Behinderungen aufgrund von Beeinträchtigungen der Kaufunktion, der Sprache und der Ästhetik oder zu Zahnlosigkeit. Sie ist unter anderem Ausdruck sozialer Ungleichheit, beeinträchtigt die Lebensqualität erheblich, wirkt sich negativ auf die allgemeine Gesundheit aus und ist mit erheblichen Kosten für die zahnärztliche und medizinische Versorgung verbunden [Tonetti 2017].
Pathomechanismen der bidirektionalen Assoziation
Zu den parodontal gesteuerten Mechanismen, die sich negativ auf Typ-2-Diabetes auswirken, gehören Bakteriämien, vaskuläre Entzündungen, systemischer oxidativer Stress, der sich negativ auf die Betazellfunktion auswirkt, und systemische Entzündungen. Zu den Mechanismen, die zu unerwünschten parodontalen Ergebnissen bei Diabetespatienten mit Hyperglykämie führen, gehören eine übermäßige systemische Entzündung, die Auswirkung häufiger Glukoseaufnahme auf die systemische Entzündung, eine verminderte funktionelle Effizienz der Neutrophilen, unausgewogene T-Helfer-1-, -2- und -17-Zellantworten sowie die Hemmung der parodontalen Wundheilung durch die Bildung von Endprodukten fortgeschrittener Glykierung (sogenannte Advanced Glycation Endproducts, AGEs).
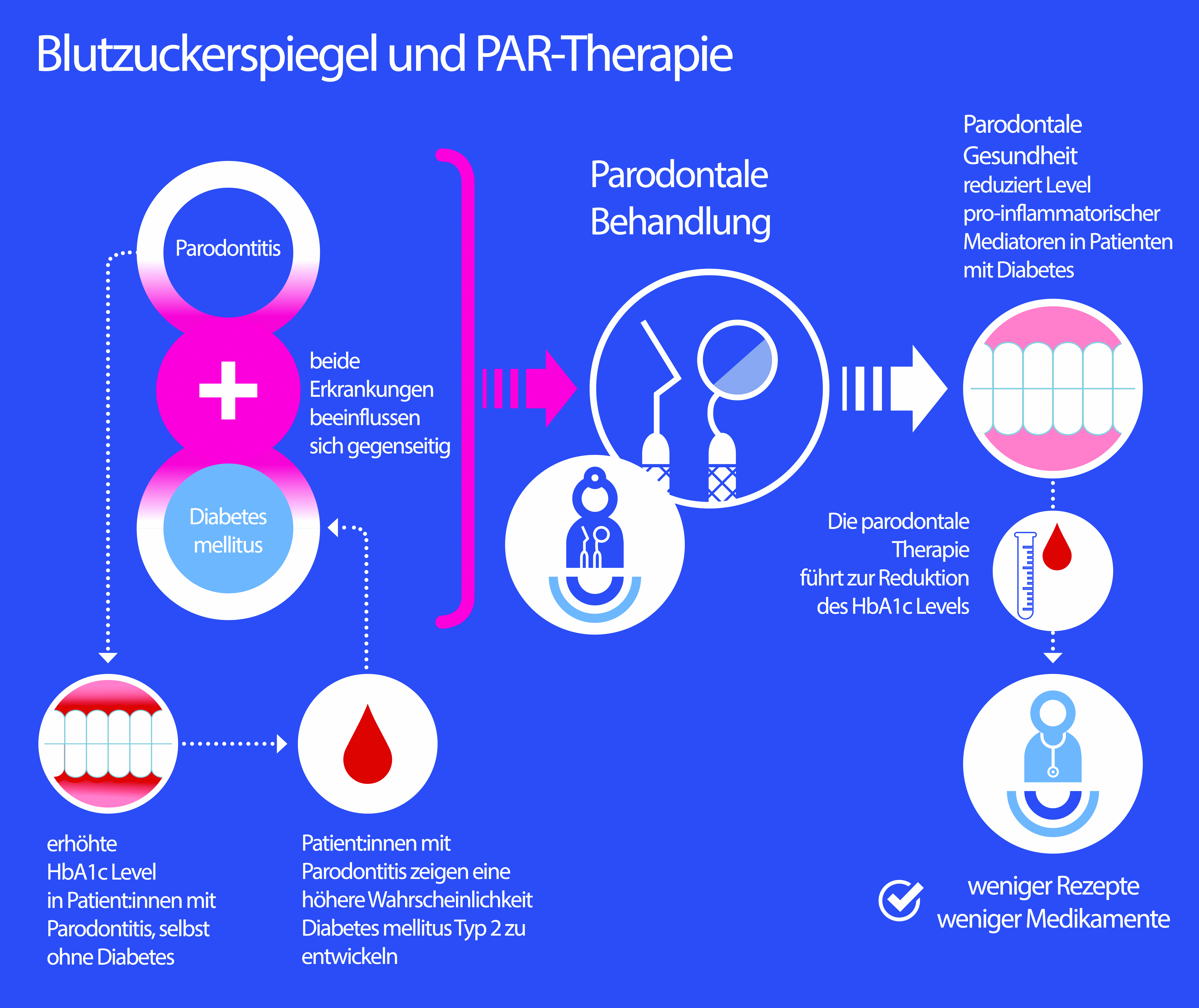 Abb. 3: Die Parodontalbehandlung führt zur Reduktion des HbA1c-Levels in einer Größenordnung, wie sie durch Hinzufügen einer zweiten Medikation zu einem Metformin-Regime erreicht werden würde.
Abb. 3: Die Parodontalbehandlung führt zur Reduktion des HbA1c-Levels in einer Größenordnung, wie sie durch Hinzufügen einer zweiten Medikation zu einem Metformin-Regime erreicht werden würde.
Evidenz für Assoziationen aus epidemiologischen Studien
In der Richtung Diabetes → Parodontitis ist ein schlecht kontrollierter Diabetes mit einem erhöhten Risiko und einer erhöhten Schwere der Parodontitis im Vergleich zu normoglykämischen Menschen mit Diabetes oder solchen ohne Diabetes verbunden.
In der Parodontitis-Diabetes-Richtung ist eine schwere Parodontitis mit erhöhten Serum-HbA1c-Spiegeln bei Menschen ohne Diabetes (Glykämie) und Menschen mit Diabetes (Hyperglykämie) verbunden. Patienten mit Parodontitis weisen ein erhöhtes Risiko auf, an Prädiabetes und Diabetes zu erkranken. Darüber hinaus scheint es einen direkten Zusammenhang zwischen der Schwere der Parodontitis und Komplikationen bei Diabetes zu geben, einschließlich Retinopathien, Nephropathien (Makroalbuminurie und Nierenversagen), Herz-Kreislauf-Erkrankungen (Schlaganfall, koronare Herzkrankheit, Herzinfarkt) und Mortalität [Sanz 2018a, Sanz 2018b, Li 2024].
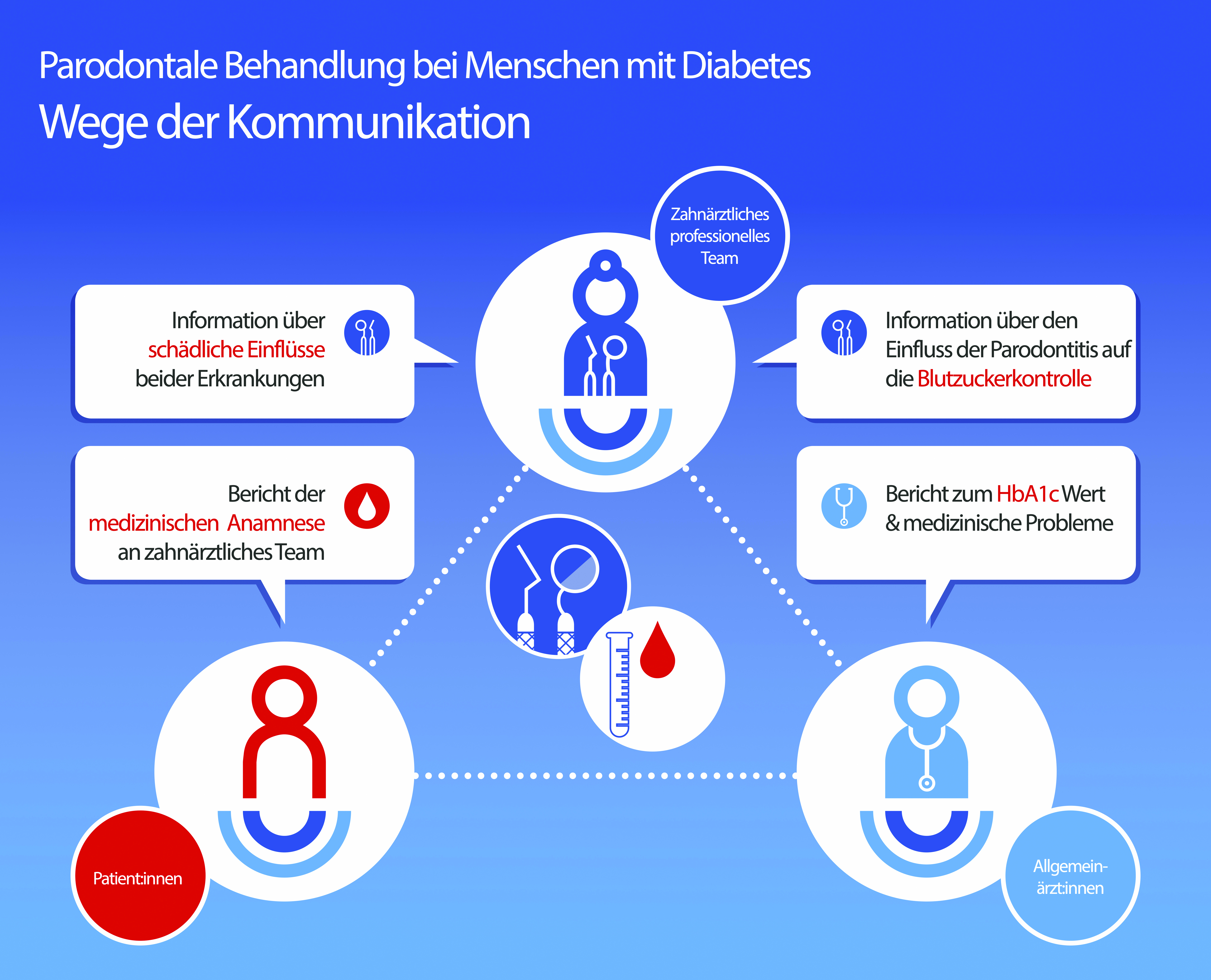 Abb. 4: Kommunikationswege zwischen Zahnarzt- und Hausarzt/Allgemeinmedizinerpraxen und ihren Patienten.
Abb. 4: Kommunikationswege zwischen Zahnarzt- und Hausarzt/Allgemeinmedizinerpraxen und ihren Patienten.
Evidenz für einen Zusammenhang aus Interventionsstudien
In der Diabetes-Parodontitis-Richtung ist das Fortschreiten der Parodontalerkrankung über fünf Jahre bei Diabetespatienten mit guter versus schlechter glykämischer Kontrolle signifikant geringer und die klinischen lokalen und systemischen Entzündungsbiomarker verbessern sich nach erfolgreicher Parodontaltherapie, selbst bei Menschen mit schlechter Diabeteskontrolle [Sanz 2018a, Sanz 2018b].
In der Parodontitis-Diabetes-Richtung kam ein kürzlich durchgeführter Cochrane-Review [Simpson 2022], an dem 35 Studien (3249 randomisierte Teilnehmer) beteiligt waren, zu dem Schluss, dass die Parodontaltherapie bei Menschen mit Typ-2-Diabetes zu einer klinisch bedeutsamen und statistisch signifikanten Senkung des HbA1c-Spiegels um 0,3 % nach sechs Monaten und 0,5 % nach zwölf Monaten führte, eine ähnliche Reduktion, wie sie durch Hinzufügen einer zweiten Medikation zu einem Metformin-Regime erreicht werden würde. Die meisten Studien haben sich jedoch auf Menschen mit Typ-2-Diabetes konzentriert, für Typ-1-Diabetes sind nur wenige Informationen verfügbar. In Bezug auf die Dauer der Verbesserungen der glykämischen Kontrolle nach einer Parodontaltherapie gibt es solide Beweise für einen nachhaltigen Nutzen für mindestens zwölf Monate – längerfristige Ergebnisse wären wünschenswert [D’Aiuto 2018].
Empfehlungen
Welche Empfehlungen (hinsichtlich Diabetes und Parodontitis) sind für Ärzte und Gesundheitsfachpersonal für Patienten mit Diabetes in der ärztlichen Praxis relevant? (Tabelle 1)
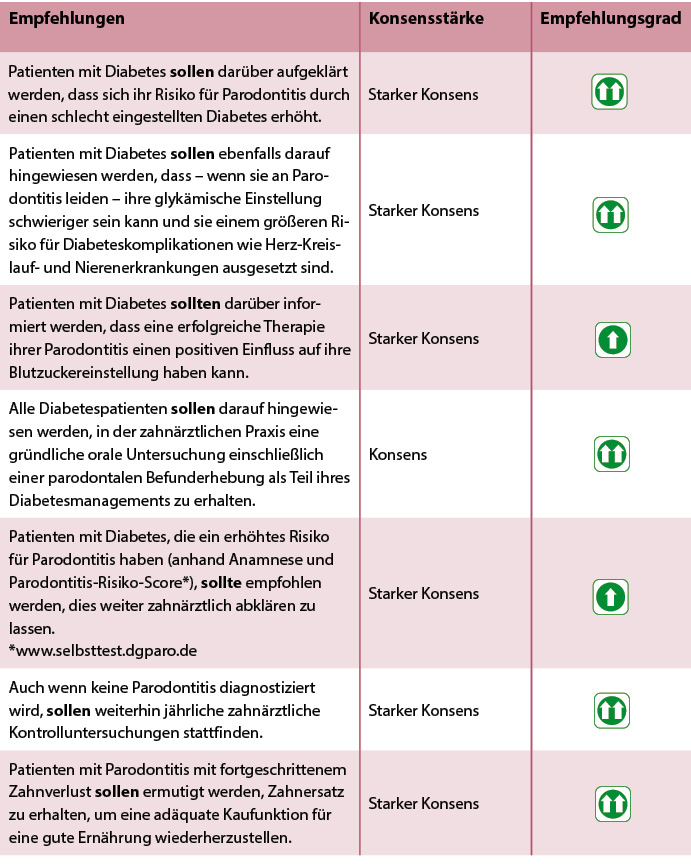 Tab. 1: Konsensbasierte Empfehlungen für die ärztliche Praxis.
Tab. 1: Konsensbasierte Empfehlungen für die ärztliche Praxis.
Welche Empfehlungen (hinsichtlich Diabetes und Parodontitis) sind für Zahnärzte und zahnmedizinisches Fachpersonal für Patienten mit Diabetes in der zahnärztlichen Praxis relevant? (Tabelle 2)
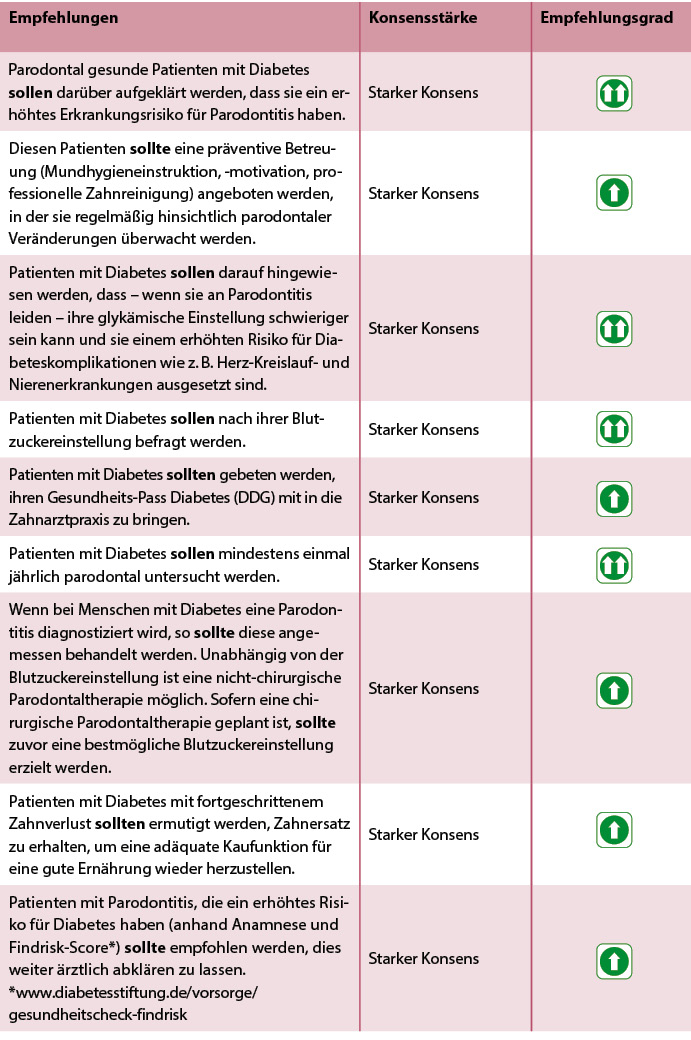 Tab. 2: Konsensbasierte Empfehlungen für die zahnärztliche Praxis.
Tab. 2: Konsensbasierte Empfehlungen für die zahnärztliche Praxis.
Weitere Empfehlungen (hinsichtlich Diabetes und Parodontitis), die für Patienten mit Diabetes (oder Risiko für Diabetes) in der zahnärztlichen und ärztlichen Praxis relevant sind, wurden ebenfalls formuliert und mit starkem Konsens abgestimmt. Auch wird auf den Patientenratgeber "Parodontitis" (www.dgparo.de/gesund-im-mund/parodontitis) der Deutschen Gesellschaft für Parodontologie (DG PARO) verwiesen. Die aktuelle Version des "Gesundheits-Pass Diabetes" der Deutschen Diabetes Gesellschaft (DDG) enthält Hinweise zur Parodontitis (www.ddg.info/patienten/gesundheits-pass-diabetes).
Schlussfolgerungen und Ausblick
Die in der Leitlinie zusammengetragenen Erkenntnisse im Hinblick auf den Typ-2-Diabetes-mellitus reihen sich ein in die stetig wachsende Evidenz zu den systemischen Effekten der Parodontitis und den Wechselwirkungen mit Allgemeinerkrankungen. Die bidirektionalen Zusammenhänge beider Erkrankungen werden bereits seit vielen Jahren erforscht und die inzwischen gewachsene Evidenz dazu führt nun zur Forderung nach Überführung der als gut gesichert geltenden Erkenntnisse in die konkrete Patientenversorgung. Inzwischen zeichnet sich national wie international der Trend ab, dass gesundheitspolitische Entscheidungsträger die Bedeutung der Beziehung zwischen Parodontitis und Diabetes anerkennen, einschließlich der Notwendigkeit, dass Hausärzte das Risiko für Parodontitis bei ihren Prädiabetes- oder Diabetespatienten bewerten und entsprechend an eine zahnärztliche Praxis zur definitiven Diagnose und gegebenenfalls Behandlung überweisen. Auch in den betroffenen Facharztgruppen ist das Interesse an den zahnmedizinischen Implikationen "ihrer" Erkrankungen gewachsen, wie unter anderem die gemeinsame Autorenschaft von Diabetologen und Parodontologen zeigt.
Aktuell ist in Deutschland eine groß angelegte Studie (Digin2Perio) mit Förderung durch den Gemeinsamen Bundesausschuss (G-BA) angelaufen, in der ein neuer Versorgungspfad zur besseren Integration der Gesundheitsvorsorge von Patienten mit Diabetes und/oder Parodontitis durch Hausärzte und Zahnärzte evaluiert wird [Hennrich 2024]. Es wird untersucht, ob eine hausärztlich initiierte Parodontitisabklärung und -therapie von Diabetes-Typ-2-Patienten und andererseits eine zahnärztlich initiierte Diabetesabklärung von Parodontitispatienten zu einer Verbesserung der Früherkennung und Versorgung von Patienten mit Diabetes und Parodontitis führt. Erste Ergebnisse werden im Jahr 2026 erwartet.
- Menschen mit schlecht kontrolliertem Diabetes (Typ 1 und Typ 2) leiden an verstärkten parodontalen Entzündungen, bis zu einem Verlust des Zahnhalteapparats.
- Menschen mit Parodontitis zeigen ein erhöhtes Risiko für Prädiabetes oder die Entwicklung von Diabetes Typ 2.
- Menschen mit Diabetes und Parodontitis zeigen eine höhere Wahrscheinlichkeit für mehr schwere medizinische Komplikationen und sogar für einen früheren Tod als Menschen mit Diabetes allein.
- Die Parodontitistherapie bei Menschen mit Diabetes führt nach drei Monaten (mit zunehmender Evidenz auch nach sechs Monaten) zu einer signifikanten Reduktion des glykierten Hämoglobins (HbA1c).
- Eine frühe Diagnose, Prävention und ein kooperatives Management (Medizin und Zahnmedizin) von Diabetes und Parodontitis sind von höchster Bedeutung.
- Eine erfolgreiche parodontale Therapie hat einen klinisch signifikanten Effekt auf die Allgemeingesundheit und sollte einen festen Platz in der Behandlung von Menschen mit Diabetes haben.
Die Leitlinie: Deutsche Gesellschaft für Zahn-, Mund- und Kieferheilkunde (DGZMK), Deutsche Gesellschaft für Parodontologie (DG PARO), Deutsche Diabetes Gesellschaft (DDG) et al. S2k-Leitlinie "Diabetes und Parodontitis". Stand 30.07.2024. https://register.awmf.org/de/leitlinien/detail/083-015
Dieser Artikel ist primär erschienen in: Zahnärztliche Mitteilungen 1/2025: Jepsen S, Haak T, Dommisch H: Neue S2k-Leitlinie Diabetes und Parodontitis. zm 115 Nr. 01 – 02, 16.01.2025, S 66 – 73
|
|
|
|
|
|
Erschienen in: Diabetes, Stoffwechsel und Herz, 2026; 35 (2) Seite 92-98




