Kardiovaskuläre Risikoreduktion Wegen meist atypischer Verläufe gewinnt strukturierte, frühzeitige nichtinvasive Diagnostik mittels Koronar-CT an Bedeutung. Leitlinien empfehlen zudem eine strikte LDL-Senkung und den gezielten Einsatz von SGLT2i und GLP-1-RA zur kardiovaskulären Risikoreduktion.
Herz-Kreislauf-Erkrankungen stellen die häufigste Todesursache bei Menschen mit Diabetes mellitus dar, die koronare Herzkrankheit (KHK) nimmt dabei eine zentrale Rolle ein [Krempf 2010, Rawshani 2017]. Besonders bei Typ-2-Diabetes sind 40 bis 70 % der Todesfälle KHK-assoziiert. Die Erkrankung bleibt häufig lange unerkannt, da sie bei Patientinnen und Patienten mit Diabetes oft atypisch verläuft – nur rund ein Fünftel der Betroffenen zeigt eine klassische, KHK-suggestive Angina-pectoris-Symptomatik [Krishnaswami 2012]. Bevölkerungsbasierte Studien belegen, dass etwa die Hälfte asymptomatischer Personen bereits koronare Kalzifikationen aufweist, bei Menschen mit Diabetes konnte dies noch häufiger nachgewiesen werden [Osborne-Grinter 2024, Hoff 2003]. Die Diskrepanz zwischen hoher Prävalenz und oft fehlender Symptomatik verdeutlicht den hohen Stellenwert einer strukturierten, nichtinvasiven Diagnostik zur frühzeitigen Einleitung einer personalisierten Therapie.
Moderne Diagnostik bei Verdacht auf KHK
Die Koronar-Computertomographie-Angiographie (CCTA) hat sich in den vergangenen Jahren zu einem zentralen Bestandteil der Diagnostik bei Verdacht auf eine koronare Herzkrankheit entwickelt [Vrints 2024]. Bereits seit Vorstellung der 2019er Leitlinien zum chronischen Koronarsyndrom (CCS) der Europäischen Gesellschaft für Kardiologie (European Society of Cardiology, ESC) gilt die CCTA als Erstlinien-Verfahren bei Personen mit niedriger bis mittlerer Vortestwahrscheinlichkeit; dieser Stellenwert wurde in den aktuell gültigen Diagnostik-Empfehlungen aus 2024 bestätigt (Abbildung 1).
Grundlage ist die Abschätzung der klinischen Vortestwahrscheinlichkeit für eine KHK. Diese erfolgt anhand eines Symptomscores (bis zu 3 Punkte bei typischer Angina pectoris, 2 Punkte bei Dyspnoe), Alter, Geschlecht sowie unter Berücksichtigung der fünf kardialen Risikofaktoren: arterielle Hypertonie, Dyslipidämie, Diabetes mellitus, Rauchen und positive Familienanamnese für eine KHK (Abbildung 1). Die errechnete Vortestwahrscheinlichkeit bildet die Grundlage für die Wahl des geeigneten diagnostischen Vorgehens und sollte unter kardiologischer Mitbeurteilung erfolgen. Die initiale Einschätzung wird im weiteren Verlauf durch zusätzliche Befunde (z. B. echokardiographische Auffälligkeiten oder Koronarkalzifikationen im CT) weiter präzisiert. Gerade bei Männern ab mittlerem Lebensalter steigt die Vortestwahrscheinlichkeit allein in Folge von Alter und Geschlecht rasch an – häufig bereits über den Schwellenwert von 5 %, ab dem eine weitere Abklärung mittels CCTA empfohlen wird.
 © Ochs
© Ochs
Abb. 1: Ermittlung Vortestwahrscheinlichkeit und geeignete Erstlinientests bei symptomatischen Patientinnen und Patienten mit Verdacht auf chronisches Koronarsyndrom [modifiziert nach DGK Pocket Guideline Chronisches Koronarsyndrom und ESC-Guideline for the Management of chronic coronary syndromes 2024].
CCTA bei Diabetes meist geeignetes Erstverfahren
Bei Menschen mit Diabetes ist das Risiko für eine KHK aufgrund häufig begleitender kardiovaskulärer Risikofaktoren wie arterieller Hypertonie, Dyslipidämie oder Nikotinkonsum noch einmal deutlich erhöht. In dieser Konstellation stellt die CCTA meist das geeignete Erstverfahren zur weiteren Abklärung dar. Sie erlaubt den zuverlässigen Ausschluss signifikanter Koronarstenosen, liefert Informationen über die Koronaranatomie und ermöglicht eine Einschätzung der Plaquelast – schnell, risikoarm und mit geringer Strahlenexposition. Sie bietet damit insbesondere bei Diabetes-Patientinnen und -Patienten mit oft atypischer Symptomatik eine hohe diagnostische Sicherheit. Mit dem Beschluss vom Gemeinsamen Bundesausschuss (G-BA) im Jahr 2024 ist die CCTA in Deutschland erstmals als Kassenleistung erstattungsfähig. Die Koronar-CT-Angiographie kann flächendeckend bei Patientinnen und Patienten mit mittlerer Vortestwahrscheinlichkeit (15 – 50 %) – also nahezu bei allen Betroffenen mit Diabetes – in der vertragsärztlichen Versorgung eingesetzt werden. Moderne CT-Systeme ermöglichen eine quantitative Plaqueanalyse und die aktuell fortschreitende Einführung der Photon-Counting-Technologie (PCCT) verbessert dabei zusätzlich die räumliche Auflösung und Bildqualität bei vergleichbarer Strahlenexposition. Bei höherer Vortestwahrscheinlichkeit kommen funktionelle Verfahren zur Ischämietestung, beispielsweise Stressechokardiographie, Stress-MRT oder nuklearmedizinische Methoden (SPECT, PET), zum Einsatz. Bei sehr hoher Vortestwahrscheinlichkeit wird die invasive Koronarangiographie (siehe Abbildung 1) primär empfohlen.
Antidiabetische Therapie
Im Mittelpunkt der Therapie steht die konsequente kardiovaskuläre und prognostisch bedeutsame Risikoreduktion durch moderne antidiabetische Substanzen, die über die Blutzuckerkontrolle hinaus protektive Effekte zeigen. Zudem sollten Lipidwerte, Blutdruck und Risikofaktoren eingestellt werden, ergänzt durch gezielte Maßnahmen, die den Lebensstil verbessern [Vrints 2024, Mach 2025]. Diese Strategien gelten sowohl für die Primär- als auch für die Sekundärprävention, da Menschen mit Diabetes aufgrund ihrer Stoffwechsellage bereits ein erhöhtes kardiovaskuläres Risiko aufweisen. Bei Patientinnen und Patienten mit Typ-2-Diabetes und kardiovaskulärer Erkrankung stehen heute SGLT2-Inhibitoren und GLP-1-Rezeptoragonisten (GLP-1-RA) im Zentrum der antidiabetischen Therapie [Marx 2023]. Bei KHK, aber auch bei hohem kardiovaskulärem Risiko ohne bekannte KHK kann der Einsatz von SGLT2-Inhibitoren oder GLP-1-RA erwogen werden. Die ESC-Leitlinie 2023 (Klasse IIb-Empfehlung) sieht darin eine mögliche Maßnahme zur Reduktion des kardiovaskulären Risikos ebenfalls unabhängig vom HbA1c-Wert.
Metformin bleibt zwar die Basistherapie zur glykämischen Kontrolle und ist in der Regel Mittel der ersten Wahl, bietet jedoch keinen gesicherten prognostischen Vorteil im Hinblick auf kardiovaskuläre Ereignisse. Bei Typ-2-Diabetes und chronischer Nierenerkrankung kann zusätzlich der selektive nichtsteroidale Mineralokortikoidrezeptor-Antagonist Finerenon eingesetzt werden [Bakris 2020, Pitt 2021].
Risikoreduktion durch strikte Kontrolle des LDL-Zielwertes
Über die antidiabetische Therapie hinaus spielt die Kontrolle der Lipidwerte eine entscheidende Rolle, um das kardiovaskuläre Risiko bei Menschen mit Diabetes weiter zu senken. Zur Einschätzung des kardiovaskulären Gesamtrisikos kann der in der ESC-Leitlinie 2023 empfohlene SCORE2-Diabetes-Algorithmus herangezogen werden [Marx 2023]. Gemäß den aktualisierten ESC-Empfehlungen aus 2025 [Mach 2025] richtet sich der anzustrebende LDL-Cholesterin-Zielwert nach dem individuellen kardiovaskulären Risiko und der klinischen Situation (siehe Abbildung 2). Bei jüngeren Menschen mit einer Diabetesdauer von unter zehn Jahren ohne zusätzliche Risikofaktoren wird ein LDL-Zielwert von unter 100 mg/dl angestrebt. Besteht die Diabeteserkrankung länger als zehn Jahre, sollte das LDL auf einen Zielwert unter 70 mg/dl gesenkt werden. Liegt eine manifeste Atherosklerose, eine Nierenerkrankung oder eine andere Endorganschädigung vor – oder bestehen mehrere Risikofaktoren – gilt ein Zielwert von unter 55 mg/dl. Nach wiederholten kardiovaskulären Ereignissen wird ein Wert von unter 40 mg/dl angestrebt. Basis der lipidsenkenden Therapie ist ein hochpotentes Statin (Rosuvastatin oder Atorvastatin) in maximal verträglicher Dosierung; bei hohem Risiko oder nach akutem Koronarsyndrom (ACS) sollte frühzeitig eine Kombinationstherapie mit Ezetimib erwogen werden. Wird das LDL-Ziel damit nicht erreicht oder besteht eine Statinintoleranz, kann die Therapie um Bempedoinsäure ergänzt bzw. erweitert werden, was die LDL-Spiegel um etwa 25 % senken und kardiovaskuläre Ereignisse reduzieren kann [Nissen 2023]. Bei persistierend hohen Werten kommen PCSK9-Hemmer oder RNA-basierte PCSK9-modulierende Wirkstoffe wie Inclisiran infrage. Eine einmalige Bestimmung von Lipoprotein(a) ist sinnvoll, da eine Erhöhung das kardiovaskuläre Risiko unabhängig des LDL-Cholesterins steigert.
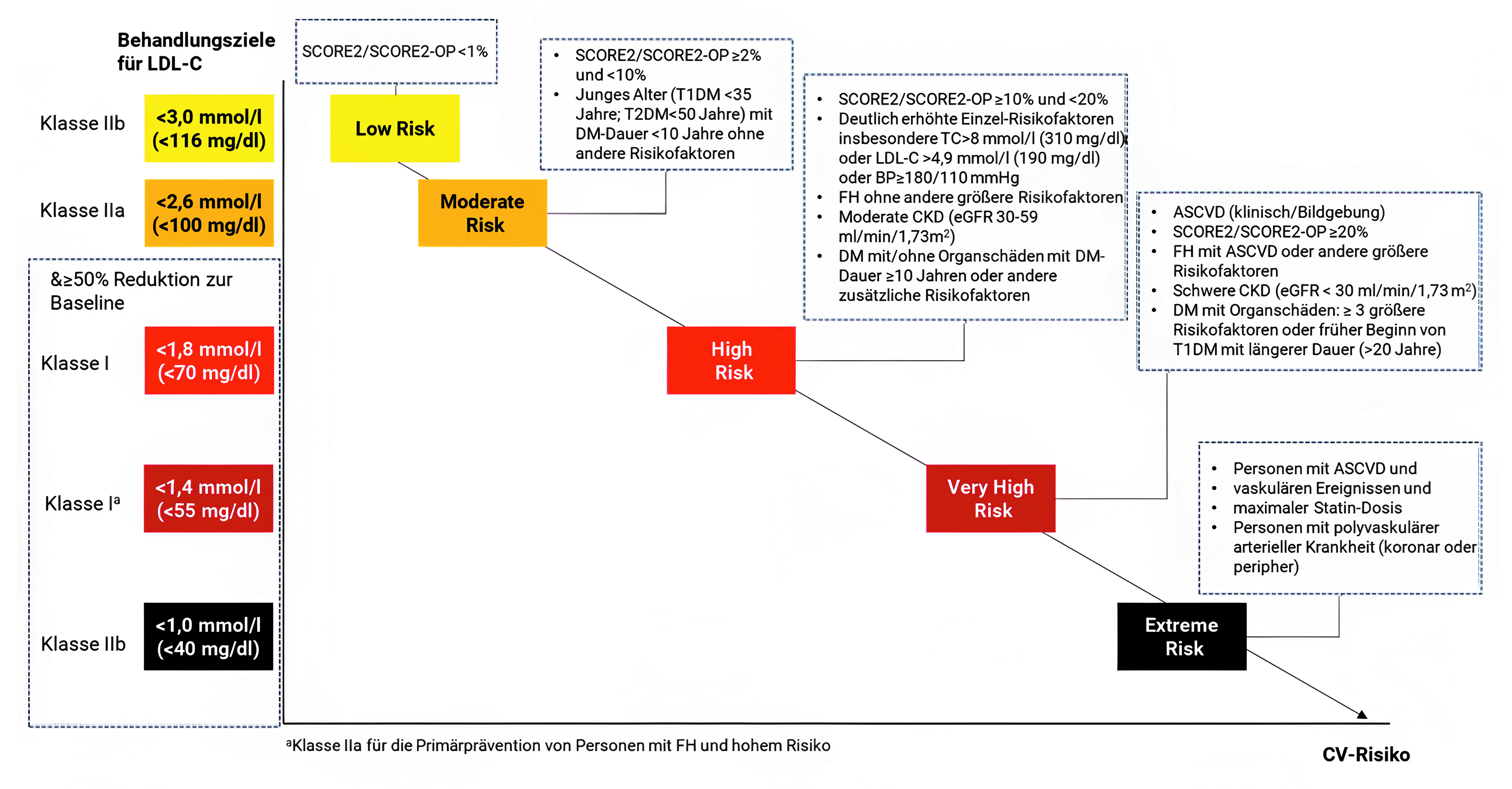 © Ochs
© Ochs
Abb. 2: Risikokategorien und Behandlungsziele für die LDL-Cholesterin-Senkung [aus 2025 Focused Update of the 2019 ESC/EAS Guidelines for the management of dyslipidaemias 2025, adaptiert/übersetzt durch DGK/Herzmedizin.de].
Plättchenhemmung in der Sekundärprävention
Die Thrombozytenaggregationshemmung ist eine weitere zentrale Säule der sekundärpräventiven Therapie bei bekannter KHK [Vrints 2024]. Üblicherweise wird Acetylsalicylsäure (ASS) 100 mg täglich eingesetzt; als gleichwertige, nach aktueller Datenlage im Langzeitverlauf sogar prognostisch günstigere Alternative kann Clopidogrel 75 mg täglich insbesondere bei gastrointestinaler Unverträglichkeit oder erhöhter Blutungsneigung bevorzugt werden. Nach Koronarintervention oder akutem Koronarsyndrom wird weiterhin eine duale Plättchenhemmung mit ASS und einem P2Y₁₂-Inhibitor für sechs (CCS) bis zwölf Monate (nach ACS) empfohlen [Vrints 2024, Byrne 2023].
Bei zusätzlich bestehendem arteriellen Hypertonus bleibt eine konsequente Blutdruckkontrolle unter 130/80 mmHg, bevorzugt mit ACE-Hemmern oder AT1-Blockern, essenziell für die kardiovaskuläre Prävention [Vrints 2024].
Revaskularisation: Indikation und Vorgehen
Die Indikation zur Revaskularisation im Rahmen des chronischen Koronarsyndroms richtet sich nach Symptomlast, anatomischem Befund und individueller Risikokonstellation einschließlich der Ischämielast [Vrints 2024]. Eine invasive Therapie wird empfohlen, wenn Beschwerden trotz optimaler Medikation fortbestehen oder eine prognostisch relevante Koronarläsion – etwa eine Hauptstamm- oder proximale LAD-Stenose (Left Anterior Descending) oder eine ausgeprägte Mehrgefäßerkrankung – besteht.
Bei Menschen mit Diabetes sollte die Wahl des Verfahrens individuell und im "Heart-Team" mit Kardiologen und Herzchirurgen getroffen werden. Bei ausgeprägter Mehrgefäßerkrankung, wie sie bei Diabetes-Patientinnen und Patienten häufiger vorkommt, wird meist eine Bypass-Operation bevorzugt, da sie langfristig bessere Überlebensraten als eine perkutane Koronarintervention (PCI) zeigt [Vrints 2024, Farkouh 2012]. Bei weniger komplexer Koronaranatomie sind PCI und Bypass-OP prognostisch vergleichbar; entscheidend bleiben anatomische Ausdehnung, Komorbiditäten und Patientenpräferenz.
Optimierte interventionelle KHK-Therapie
Technische Fortschritte haben die interventionellen Möglichkeiten in den vergangenen Jahren erheblich erweitert. Auch ältere oder multimorbide Patientinnen und Patienten mit stark verkalkten Läsionen können erfolgreich per PCI behandelt werden. Verfahren wie die intravaskuläre Bildgebung (IVUS, OCT), intravaskuläre Lithotripsie oder Atherektomie ermöglichen eine sichere Aufbereitung komplexer Läsionen und verbessern die Langzeitergebnisse. Zunehmend rückt die strukturelle Beschaffenheit atherosklerotischer Plaques in den Fokus: Die PREVENT-Studie deutet darauf hin, dass die gezielte PCI an morphologisch "vulnerablen", aber hämodynamisch nicht relevanten Plaques das Risiko späterer Ereignisse senken könnte [Park 2024]. Solche Hochrisikomerkmale lassen sich heute mithilfe moderner intravaskulärer Bildgebung und insbesondere auch in der CCTA zuverlässig erkennen – ein Bereich, in dem technische Fortschritte die Diagnostik und Therapieentscheidung weiter präzisieren dürften. Unabhängig vom gewählten Verfahren sollte bei Mehrgefäßerkrankung eine möglichst vollständige Revaskularisation angestrebt werden, da sie mit einer besseren Symptomkontrolle und günstigeren Langzeitergebnissen verbunden ist [Vrints 2024].
Nach einer erfolgreichen Revaskularisation schließt sich die strukturierte Nachsorge an, die regelmäßige kardiologische Kontrollen, ein konsequentes Risikofaktorenmanagement und eine optimale medikamentöse Sekundärprävention umfasst. Der interdisziplinären Zusammenarbeit zwischen Kardiologie, Diabetologie und hausärztlicher Versorgung kommt dabei eine besondere Bedeutung zu, um eine optimale Langzeitprognose zu sichern.
Fazit
Die koronare Herzkrankheit bei Diabetes mellitus bleibt eine der zentralen Herausforderungen der kardiovaskulären Medizin. Die CCTA ist heute ein fest etablierter Bestandteil der Primärdiagnostik und seit 2024 auch für gesetzlich versicherte Patientinnen und Patienten erstattungsfähig. Sie ermöglicht eine frühe, risikoarme Abklärung und erlaubt zunehmend auch eine Beurteilung der Plaquestruktur.
Eine frühzeitige, kombinierte Lipidsenkung sowie der gezielte Einsatz von SGLT2-Inhibitoren und GLP-1-Rezeptoragonisten bilden die Grundlage der modernen kardiovaskulären Prävention bei Menschen mit Diabetes. Technische Fortschritte in der interventionellen Kardiologie eröffnen zusätzliche Therapieoptionen, auch bei komplexer Koronaranatomie.
Trotz aller Innovationen liegt der größte Nutzen weiterhin in einer konsequenten Prävention, der leitliniengerechten Therapie und einer engen interdisziplinären Zusammenarbeit zwischen Kardiologie, Diabetologie und Allgemeinmedizin.
|
|
|
|
Erschienen in: Diabetes, Stoffwechsel und Herz, 2026; 35 (1) Seite 54-58



