Müssen wir umdenken bei der Verordnung von Glukagon?
Glukagon ist angezeigt zur Behandlung schwerer Hypoglykämien bei Patienten mit Diabetes mellitus Typ 1 oder Typ 2. Diese treten im Allgemeinen nur unter einer Insulintherapie oder unter hochdosierter Gabe von Sulfonylharnstoffen auf. Eine Kombination dieser Substanzen erhöht das Risiko. Insbesondere Patienten mit nachlassender oder fehlender Wahrnehmung einer drohenden Unterzuckerung können diese oft nicht mehr rechtzeitig selbst mit der Zufuhr von Kohlenhydraten verhindern. Tritt eine schwere Hypoglykämie mit Bewusstseinsstörung auf, so ist in der Laienhilfe die Gabe von Glukagon in der Regel die einzige Therapieoption, da eine Gabe von Traubenzucker oder Zuckerhaltigen Lösungen bei Bewusstlosigkeit das Risiko des Erstickens hervorruft. Die Gabe von Glukagon kann nur parenteral (intramuskulär oder subkutan) oder als nasale Gabe erfolgen.
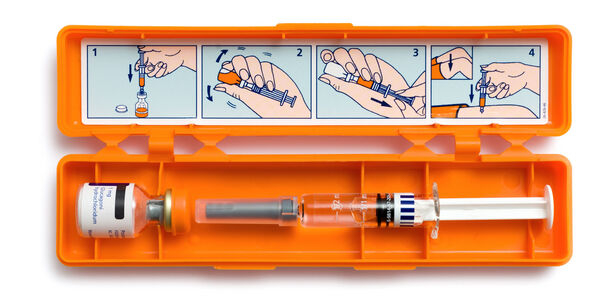
Zur Therapie der Hypoglykämie stehen aktuell drei Präparate zur Verfügung: GlucaGen® HypoKit, Ogluo® und Baqsimi®. Baqsimi® wird nasal verabreicht, die anderen beiden Präparate müssen injiziert werden.
Grundsätzlich stellt das Verabreichen von Injektionen durch medizinische Laien einen Straftatbestand dar (§ 223 StGB). Im rechtfertigenden Notstand (§ 34 StGB) darf zwar auch ein medizinischer Laie medizinische Tätigkeiten übernehmen, wenn kein Fachpersonal verfügbar ist und Lebensgefahr abgewendet werden muss, zumal er zur Hilfeleistung verpflichtet ist (§ 323 c StGB), es gibt jedoch keine Rechtsvorschrift, die Laien dazu verpflichtet, sich in der Anwendung von Medikamenten unterweisen zu lassen. Und damit ergibt sich ein praxisrelevantes Problem.
Die Anwendung von GlucaGen® HypoKit erfordert Sachverstand in der Zubereitung und in der Verabreichung, d. h. eine Qualifikation der potentiellen Hilfsperson ist zwingend erforderlich, ebenso regelmäßiges Training, um die theoretisch vermittelten Kennnisse zu erhalten.
Die intramuskuläre Gabe von nicht zubereitetem Glukagon (z.B. GlucaGen® Hypokit) ist selbst für geschulte Eltern oder Angehörige häufig mit Fehlern behaftet, wie eine Simulationsstudie zeigt (1). Dies würde im Ernstfall meist zu einer nicht adäquaten Injektion führen. Ungeschulte Personen würden in mehr als 80% der Fälle kein Glukagon injizieren (2).
Seit dem 1. März 2020 ist ein Glukagon-Präparat verfügbar (Baqsimi®), das nasal verabreicht wird. Diese ist gebrauchsfertig und kann ohne Fachkenntnisse allein unter Beachtung der Packungsaufdrucke verabreicht werden, die Anwendung unterscheidet sich nicht wesentlich von einem handelsüblichen Nasenspray. Nasales Glukagon wird daher von 94% der geschulten Betreuer von Menschen mit Diabetes, und auch von 93% der ungeschulten Laien korrekt appliziert (2). Auch von Helfern von Kindern und Jugendlichen in der Schule wird nasales Glukagon zuverlässiger appliziert als intramuskuläres Glukagon (3).
Angesichts dieser Tatsachen stellt sich die Frage, ob Patienten mit einem hohen Risiko für das Auftreten von Hypoglykämien einen Anspruch auf die Verordnung von nasalem Glukagon haben und ob die Kosten dafür von der GKV zu tragen sind.
Aus ärztlicher Sicht erscheint es mir nicht mehr vertretbar, einem Patienten ein Notfallmedikament (GlucaGen® HypoKit) zu verordnen, bei dem die Wahrscheinlichkeit, dass es zur Anwendung kommt, etwa fünfmal niedriger ist, wie bei dem allerdings dreifach teuren Produkt (Baqsimi®). Nun häufen sich in letzter Zeit Prüfanträge nahezu aller gesetzlichen Kassen, mit dem Ziel die Kostenübernahme für das teurere Baqsimi® abzulehnen.
Auch wenn es sich hier nicht um existenzbedrohende Rückforderungen handelt, kann dieses Verhalten der Krankenkassen dazu führen, dass Ärzte nicht mehr bereit sind, das damit verbundene wirtschaftliche Risiko zu tragen und statt GlucaGen® HypoKit zu Lasten der GKV lieber Baqsimi® zu Lasten der Patienten verordnen.
Leidtragende sind damit wieder einmal die gesetzlich Versicherten – in diesem Fall allerdings mit einem sehr bitteren Beigeschmack: wer es sich leisten kann, darf im Notfall fast zu 100% mit wirksamer Hilfe rechnen, wer auf die Leistung seiner gesetzlichen Kasse angewiesen ist, hat nur eine 20%ige Chance auf Rettung.
Ich werde weiterhin das im Einzelfall besser geeignete Medikament zu Lasten der jeweiligen Kasse oder Versicherung verordnen, so können Eltern ihren Kindern mit entsprechender Unterweisung Injektionen verabreichen, für Arbeitskollegen oder Sportkameraden ist das jedoch ebenso wenig vorstellbar wie die Option, eine Kundin im Supermarkt partiell zu entkleiden, um ihr eine i. m. Injektion zu verabreichen.
|
|
Erschienen in: Diabetes-Forum, 2026; 38 (1) Seite 48-49