Entdeckung: Pompös gefeiert wurde der 100. Geburtstag des Insulins. Kaum bekannt ist, dass schon ein Jahr nach der ersten erfolgreichen Insulinbehandlung das Glucagon entdeckt wurde. Dr. Viktor Jörgens weiß alles darüber.
Viele Jahre interessierten sich nur Grundlagenforscher für diesen Gegenspieler des Insulins. Dann wurde es praktisch für die Behandlung schwerer Hypoglykämie eingesetzt. Moderne Glucagon-Zubereitungen machen die Anwendung heutzutage einfacher. Die Glucagon-Forschung hat jetzt richtig Fahrt aufgenommen: es werden Medikamente entwickelt, die auf den Glucagon-Rezeptor wirken.
Prof. Murlin entdeckt 1923 Glucagon
Prof. John Raymund Murlin am Institut für Physiologie der Universität in Rochester in den USA konnte 1923 die Wirkung des Glucagon nachweisen und gab ihm auch seinen Namen. Murlin hatte sich bereits vor 1916 mit Pankreasextrakten beschäftigt. Aber dann musste er zur Armee, denn die USA war auf Seiten der Alliierten in den ersten Weltkrieg eingetreten. Er hätte wahrscheinlich schon vor Banting und Best ein brauchbares Insulinpräparat gewonnen – aber wie im Fall von Scott, Zülzer und Paulescu verhinderte der Krieg weitere Arbeit an diesem Thema. Nach 1918 nahm Murlin mit seiner Arbeitsgruppe die Insulinforschung wieder auf und es gelang ihm sogar im Mai 1922, einen Fall von diabetischem Koma erfolgreich zu behandeln. In der US-Presse fand dies ein breites Echo. Aber in Toronto hatte man bereits im Januar desselben Jahres brauchbares Insulin hergestellt und somit verpasste Prof. Murlin nur um wenige Monate den Nobelpreis. Bei der Untersuchung der Stoffwechselwirkungen seiner Extrakte aus Bauchspeicheldrüsen fiel ihm auf, dass es nach der Injektion zu einer kurzfristigen Erhöhung des Blutzuckerspiegels kam, erst danach wirkte das in den Präparaten enthaltene Insulin und der Blutzucker fiel ab. Murlin wurde klar, dass in dem Extrakt aus Bauchspeicheldrüsen neben Insulin auch eine weitere Substanz enthalten sein musste. Er nannte diese Substanz Glucagon – abgeleitet von Glu(cose)agon(ist). Es gelang ihm aber nicht, Glucagon weiter zu reinigen und Murlin wandte sich anderen Themen zu. Er wurde ein bedeutender Ernährungsforscher und starb 1960 hochgeehrt im Alter von 86 Jahren – die Entdecker des Insulins hat er um viele Jahrzehnte überlebt.
Zwei Nobelpreisträger erforschen Glucagon
Zwei Wissenschaftler, die später den Nobelpreis erhielten, machen die größten Fortschritte bei der Erforschung des Glucagons. Der Belgier Christian Vicomte de Duve (1917 – 2013) stammte von der Adelsfamilie von Duve aus Hannover ab, ein Vorfahr war nach der Schlacht von Waterloo in Belgien geblieben. 1944 arbeitete er an der Universität Louvain. Er bemerkte, dass es nach Injektion von Lilly Insulin zunächst zu einem kurzen Blutzuckeranstieg kam, nach Novo Insulin war das nicht der Fall. Es musste also im Lilly-Insulin eine Substanz enthalten sein, die den Blutzucker erhöhte und die Novo aus seinem Präparat bereits entfernt hatte (auch Eli Lilly verbesserte kurz darauf den Reinigungsprozess). De Duve ging nach St. Louis ins Labor von Carl und Gerty Cori. 1947 erhielt das Ehepaar Cori den Nobelpreis für die Entdeckung des biochemischen Cori Zyklus, den seither alle Medizinstudenten auswendig lernen müssen. In diesem Labor arbeitete damals auch Earl Wilbur Sutherland (1914-1974), der 1957 das zyklische AMP entdeckte und dafür 1971 den Nobelpreis erhielt. Das zyklische AMP ist ein Botenstoff, der das von Hormonen an ihrem Rezeptor ausgelöstes Signal ins Innere der Zellen vermittelt.
Sutherland und de Duve beschrieben 1948 einen "hyperglykämischen glykogenolytischen Faktor". Das bedeutet, er erhöhte den Blutglukosespiegel und führte zu Abbau von Glykogen. Sie zeigten auch, dass der Abbau von Fett durch diesen "Faktor" gesteigert wird. Erst später erkannte de Duve, dass es sich dabei um das bereits früher von Murlin beschriebene Glucagon handeln musste. De Duve entdeckte danach die Lysosomen und die Peroxisomen - Zellorganellen, die die Zellen von unnötigen oder schädlichen Stoffen reinigen. Dafür erhielt er 1974 den Nobelpreis. De Duve und Sutherland erhielten 1969 und 1970 als Erste die höchste Auszeichnung der European Association for the Study of Diabetes (EASD), die Claude Bernard Medaille. De Duve entdeckte auch schon 1953, dass Glucagon in den Alpha Zellen der Pankreasinseln gebildet wird.
Fortschritte bei Eli Lilly
Ein großer Fortschritt war die Herstellung einer kristallinen Form von Glucagon. Dies gelang 1953 im Forschungslabor der Firma Eli Lilly der Arbeitsgruppe von Otto Karl Behrens. Nun war die Herstellung sehr viel besser gereinigter Glucagonpräparate möglich. Im selben Labor wurde auch die Aminosäuresequenz des Glucagon aufgeklärt. Ein großes Problem blieb aber immer noch die genaue Messung der Konzentration des Glucagon im Blut. Zwar hatte man bei Eli Lilly eine Meßmethode entwickelt, die auf dem Blutzuckeranstieg nach Injektion von Glucagon bei Katzen beruhte, aber der Durchbruch kam erst mit der Entwicklung der Radioimmunassays, die Jahrzehntelang die Standardmethode zur Bestimmung von Eiweißhormonen wurden.
Fast der Nobelpreis für Glucagon-Messung
Rosalyn Yalow (1921-2011) erhielt 1977 den Nobelpreis für die Entwicklung der Radioimmunmessungen. Bei dieser Methode wird das zu messende Hormon mit radioaktivem Jod131 markiert. Dann muss man Antikörper gegen das Hormon gewinnen. Das in einer Probe enthaltene Hormon ist an den Antikörpern eine Konkurrenz des jodmarkierten Hormons und durch Messung der Radioaktivität kann man die Konzentration messen. Der erste Radioimmunassay, den Yalow mit Salomon Berson (1918-1972) entwickelte, diente der Bestimmung des Insulinspiegels und wurde 1960 veröffentlicht. Schon kurz zuvor hatte 1959 der Texaner Roger Unger (1924-2020) über den ersten Radioimmunassay zur Bestimmung des Glucagon publiziert. Warum erhielt nicht er, sondern Yalow den Nobelpreis? Unger hat den genauen Hergang in einem Brief an seinen Schüler Prof. Pierre Lefèbvre dargestellt. Unger hatte eine Veröffentlichung von Berson gelesen, in der dieser über Jod131 markiertes Insulin berichtete. Unger hatte vergeblich versucht, dies herzustellen und rief Berson an, um mehr über die Methode zu erfahren. Berson fragte, was er mit dem markierten Insulin zu tun gedachte. Als Unger ihm sagte, er plane damit einen Radioimmunassay zur Insulin- und Glucagon Bestimmung zu entwickeln, lud Berson Unger ein, sein Labor zu besuchen. Dort erfuhr Unger, dass Yalow und Berson bereits einen Radioimmunassay für Insulin entwickelt hatten, dass aber die Veröffentlichung schon monatelang herausgezögert werde, weil der Herausgeber der Zeitschrift die Daten einfach nicht "glaubte". Ein entsprechender Assay für Glucagon war ihnen aber noch nicht gelungen. Roger Unger entwickelte mit der bei Berson und Yalow erlernten Methode den ersten Radioimmunassay für die Bestimmung des Glucagon. Harte Arbeit, nur zwei von 259 immunisierten Kaninchen entwickelten genug Antikörper. Unger publizierte die Ergebnisse 1959. Unger war so fair, immer darauf hinzuweisen, dass die eigentlichen Entdecker der Radioimmunassays Yalow und Berson waren. Er nominierte sie auch für den Nobelpreis. Da Berson schon 1972 verstarb, bekam allein Rosalyn Yalow 1977 den Nobelpreis für die Entwicklung der Radioimmunassays. Dank dieser neuen Messmethode wurde es nun möglich, die Funktion des Glucagon auf den Stoffwechsel genauer zu untersuchen.
Erfolgreiche Glucagonforschung
1982 gelang es, die Gensequenz von Glucagon zu entschlüsseln und seit 1998 wird Glucagon gentechnologisch hergestellt. Mittlerweile ist klar, dass Glucagon nicht nur aus der Leber Glucose freisetzt, es hat auch Wirkungen auf Fett- und Muskelzellen. Es hat sogar direkten Einfluss auf das Gehirn und vermindert dort das Hungergefühl, eine Wirkung, die neuerdings bei der Entwicklung von Medikamenten genutzt wird. Während Insulin seinen Siegeszug in der Diabetestherapie erlebte, war sein Gegenspieler Glucagon zwar Thema vieler wissenschaftlicher Arbeiten, doch in der klinischen Medizin spielte es keine Rolle.
Glucagon hilft bei schwerer Hypoglykämie
Aber seit gereinigtes Glucagon in kristalliner Form verfügbar war, lag es nahe, es nicht nur zu Forschungszwecken, sondern auch zur Behandlung von Hypoglykämien einzusetzen. Schon 1960 wurde erstmals ein Glucagon-Präparat mit dieser Indikation in den USA zugelassen. Angehörige konnten lernen, das Mittel im Falle einer Bewusstlosigkeit durch Hypoglykämie zu spritzen. In einem von der Amerikanischen Diabetesgesellschaft herausgegebenen Buch zur Ärztefortbildung über Diabetes wird schon 1964 geraten, den Angehörigen die Glucagon-Injektion zu beizubringen. Die ersten Ärzte, die sich in Europa dafür einsetzten, bei Insulinbehandlung generell die Angehörigen mit Glucagon zu versorgen, waren die Kinderärzte, aber im Laufe der Jahre fand Glucagon auch für erwachsene Menschen mit Diabetes Eingang in die Schulung. Allerdings war es nicht so einfach, den Angehörigen Zubereitung und Injektion von Glucagon zu instruieren. Sie mussten die Spritze selbst zusammenstecken und in das kristallin in einem Fläschchen vorliegende Glucagon Flüssigkeit spritzen und die Lösung aufziehen. Etwas einfacher wurde die Handhabung mit dem Glucagen© HypoKit, in dem man die Spritze nicht mehr zusammenstecken muss.
Forschung bringt Fortschritt
Nicht die großen Insulinhersteller, sondern ein Start-up machte dann eine sehr hilfreiche Erfindung: Die kanadische Firma Locemia entwickelte über die Nasenschleimhaut verabreichbares Glucagonpulver. Die überzeugenden Ergebnisse wurden 2015 auf dem EASD--Kongress vorgetragen. Kurz darauf erwarb Eli Lilly die Rechte daran und brachte das Präparat unter dem Namen Baqsimi© auf den Markt.
Viele Firmen arbeiten daran, stabile Lösungen von Glucagon zu entwickeln, die bei Zimmertemperatur haltbar bleiben. Auch kann man gelöstes Glucagon in Pumpen einsetzen, die neben Insulin auch Glucagon abgeben.
Im von der Firma Zealand Pharma entwickelten Dasiglucagon sorgt die Veränderung von sieben Aminosäuren für stabile Löslichkeit. Zealand Pharma kooperiert jetzt mit Novo Nordisk. Das Mittel wird in den USA unter dem Handelsnamen Zegalog© vertrieben. Xeris Pharmaceuticals in Chicago entwickelte ein Präparat, in dem Dimethylsulfoxid humanes Glucagon stabil in Lösung hält. Es wird in Deutschland von Tetris Pharma unter dem Handelsnamen Ogluo© vertrieben.
Wachsendes Interesse an der Glucagonforschung
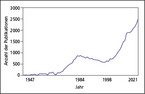
Die Zahl der Publikationen zum Thema Glucagon ist in den letzten Jahren erheblich angestiegen. Grund dafür ist das wachsende Interesse an den Geschwistern des Glucagon. GLP-1, der kleine Bruder des Glucagon (beide stammen vom Proglucagon ab) hat mittlerweile einen wichtigen Platz in der Diabetesbehandlung. Und auch der Glucagonrezeptor wird klinisch interessant: Noch effektiver zur Gewichtsabnahme als duale Inkretin-Agonisten ist ein erst kürzlich entwickelter dreifacher Agonist, nicht nur des GLP-1 und des GIP sondern auch des Glucagon. Noch nie in den 100 Jahren seiner Geschichte standen Glucagon und seine nahen Verwandten derart im Zentrum der Diabetesforschung.
|
|
Erschienen in: Diabetes-Forum, 2023; 35 (6) Seite 32-34